| 2.3.1.4
Herzrhythmusstörungen |
|
_____ |
|
| Definition: Störungen
der Herzfrequenz oder der Regelmäßigkeit des Herzschlages werden
als Herzrhythmusstörungen bezeichnet. |
|
|
|
 |
|
|
Es gibt sehr unterschiedliche
Rhythmusstörungen des Herzens. Einige von ihnen, wie z.B. gelegentliche
Extrasystolen (Extraschläge), sind harmlos; andere wie z.B. das Kammerflimmern,
können unmittelbar zum Tode führen.
Einteilung der Herzrhythmusstörungen
(s. Abb. 6 auf S. 59  ). ). |
|
|
| Definition: Unter
einer Tachykardie versteht man eine regelmäßige oder unregelmäßige
(Tachyarrhythmie) Beschleunigung der Herzfrequenz auf > 100/min. |
|
|
|
 |
|
|
| Als paroxysmale Tachykardie
bezeichnet man Zustände mit anfallsartigem Herzjagen. Die Herzfrequenzen
liegen dabei zwischen 150-200/min, die Anfallsdauer kann Minuten bis Tage
betragen. |
|
Tachykarde
Rhythmusstörungen |
| Das sog. hyperkinetische
Herzsyndrom zählt zu den funktionellen Herz-Kreislauf-Störungen
und wird besonders bei jüngeren Menschen relativ häufig beobachtet.
Leitsymptom ist die Ruhetachykardie. Unter körperlicher Belastung
kommt es zu einem unphysiologisch starken Anstieg von Pulsfrequenz und
Blutdruck. Es besteht eine subjektiv stark empfundene Einschränkung
der körperlichen Leistungsfähigkeit. Durch Beta-Rezeptorenblocker
ist eine wesentliche Besserung zu erzielen. Supraventrikuläre Tachykardien
haben ihren Ursprungsort im Sinusknoten, Vorhof, AV-Knoten oder HIS-Bündel. |
| Ventrikuläre Tachykardien
(Kammertachykardien) gehen von den Tawara-Schenkeln des Reizleitungssystems
oder vom Myokard aus. Beim Kammerflattern liegt die Herzfrequenz
meist über 200/min. Es stellt eine maligne, d.h. lebensbedrohliche
Rhythmusstörung dar, da es jederzeit in das Kammerflimmern
übergehen kann. Beim Kammerflimmern sinkt die Auswurfleistung des
Herzens so rapide ab, dass es bereits nach drei bis fünf Minuten zu
irreversiblen Schäden am Gehirn und Herzen kommt. Anfallsartiges Herzjagen
kann auch beim WPW-Syndrom (Wolff-Parkinson-White-Syndrom) auftreten. Ursache
ist die beschleunigte Überleitung der Erregung vom Vorhof zum AV-Knoten
durch ein angeborenes Muskelbündel (KENTsches Bündel), das einen
Teil des Vorhofs mit der Kammer verbindet. |
| Die vom Vorhof oder AV-Knoten
ausgehende paroxysmale Tachykardie beruht meist nicht auf einer
organischen Herzerkrankung, während die Kammertachykardie meistens
durch eine koronare Herzerkrankung bedingt ist. Eine Unterscheidung der
einzelnen Tachykardie-Formen erfolgt durch das EKG. |
Eine Vorhoftachykardie kann
durch Vagusreiz (z.B. Druck auf die Halsschlagader oder die Augäpfel,
tiefe Einatmung) und medikamentös z.B. durch Isoptin® i. v. oder
Digitalis (z.B. Digitoxin® i. v.), das die Überleitung erschwert,
behandelt werden.
Als Kardioversion wird die
Behandlung tachykarder Rhythmusstörungen (Vorhofflimmern) durch Elektrotherapie
des Herzens bezeichnet. Es ist zu unterscheiden zwischen Elektrokonversion
(Kardioversion) und Defibrillation, das zur Behandlung von Kammerflattern
oder -flimmern eingesetzt wird (s. Kapitel 2.3.2 Reanimation  ).
Bei der Kardioversion benutzt man einen R-Zacken gesteuerten Defibrillator,
der den Stromstoß so gezielt auslöst, dass er nicht in die so
genannnte vulnerable Phase der Herzerregung fällt. Beim Kammerflattern
oder -flimmern ist die vulnerable Phase aufgehoben, so dass der elektrische
Stromstoß, die Defibrillation, ohne Rücksicht auf sie ausgelöst
werden kann. Zur Prophylaxe von Kammertachykardien, zum Beispiel beim akuten
Herzinfarkt, wird Xylocain® parenteral gegeben. ).
Bei der Kardioversion benutzt man einen R-Zacken gesteuerten Defibrillator,
der den Stromstoß so gezielt auslöst, dass er nicht in die so
genannnte vulnerable Phase der Herzerregung fällt. Beim Kammerflattern
oder -flimmern ist die vulnerable Phase aufgehoben, so dass der elektrische
Stromstoß, die Defibrillation, ohne Rücksicht auf sie ausgelöst
werden kann. Zur Prophylaxe von Kammertachykardien, zum Beispiel beim akuten
Herzinfarkt, wird Xylocain® parenteral gegeben.
Bei rezidivierenden lebensbedrohlichen
tachykarden Herzrhythmusstörungen kann ein sog. ICD, ein implantierbarer
Kardioverter-Defibrillator eingepflanzt werden, der automatisch Tachykardien
oder Kammerflimmern mittels Elektroschocks defibrilliert. |
|
| Therapie
tachykarder |
| Herzrhythmusstörungen |
|
|
|
| Definition: Unter
einer Bradykardie versteht man eine regelmäßige oder unregelmäßige
(Bradyarrhythmie) Verlangsamung der Herzfrequenz auf < 50/min. |
|
|
|
 |
|
|
| Der Begriff "Syndrom des
kranken Sinusknoten" (engl. "sick sinus" Syndrom) wird heute als Oberbegriff
für verschiedene bradykarde Herzrhythmusstörungen, aber auch
den pathologischen Wechsel von Bradykardie zu Tachykardie (Bradykardie-Tachykardie-Syndrom)
verwendet. Das Syndrom des kranken Sinusknotens stellt die häufigste
Indikation für eine Schrittmachertherapie dar. |
|
Bradykarde
Rhythmusstörungen |
|
|
| Definition: Extrasystolen
sind außerhalb des normalen Rhythmus einfallende Extraschläge
des Herzens. |
|
|
|
 |
|
|
Je
nach Ursprungsort der Extrasystolen können unterschieden werden:
| |
Supraventrikuläre
Extrasystolen: Sie entstammen meist dem Vorhof oder dem AV-Knoten.
Sofern ihnen keine organische Herzerkrankung zugrunde liegt, sind sie als
harmlos anzusehen. Supraventrikuläre Extrasystolen können jedoch
auch als Folge einer Myokarditis, bei Herzinsuffizienz, koronarer Herzkrankheit,
Hypokaliämie, Schilddrüsenüberfunktion oder Herzfehlern
auftreten.
Sofern keine Herzerkrankung
vorliegt, ist keine Therapie erforderlich. Ansonsten erfolgt zunächst
die Behandlung des Grundleidens, evtl. zusätzliche Antiarrhythmikagabe
(s. Tab. 13). |
| |
Ventrikuläre Extrasystolen:
Sie gehen von der linken oder rechten Kammer bzw. vom His-Bündel aus.
Sie können vereinzelt auftreten oder gehäuft in Form sog. Salven.
Wird ein Normalschlag jeweils von einer Extrasystole gefolgt, so spricht
man von Bigeminus. Da ventrikuläre Extrasystolen grundsätzlich
in Kammertachykardien bzw. Kammerflimmern übergehen können, sind
sie wesentlich ernster zu bewerten als supraventrikuläre Extrasystolen.
Ventrikuläre Extrasystolen werden meist bei koronarer Herzkrankheit
beobachtet, ferner bei entzündlichen Herzerkrankungen, Elektrolytstörungen
oder Überdigitalisierung; allerdings können sie auch bei organisch
Gesunden auftreten. |
|
|
Extrasystolen
Therapie supra-
ventrikulärer ES |
| Je nach Art und Häufigkeit
der Rhythmusstörungen können fünf Schweregrade mit zunehmender
Gefährdung unterschieden werden: die LOWN-Klassen 0-V (LOWN = amerikanischer
Kardiologe). Als Couplets bzw. Triplets bezeichnet man zwei
bzw. drei unmittelbar aufeinander folgende ventrikuläre Extrasystolen,
als Salven eine Kette von Extra-Schlägen. Sie sind ein ungünstiges
Zeichen, da sich aus ihnen Kammertachykardien oder Kammerflimmern entwickeln
können. |
|
|
Tab. 12: Einteilung
der Antiarrhythmika (nach Scholz)
| - |
Substanz |
Hauptwirkung |
Membranstabilisierende
Antiarrhythmika
vom Chinidintyp |
Chinidin, Procainamid
Ajmalin
Prajmaliumbitartrat |
Hemmung schneller Aktionspotentiale |
| vom Lidocaintyp |
Lidocain, Diphenylhydantoin |
- |
| ß-Rezeptorenblocker |
Propranolol u. v. a. |
Hemmung ß-adrenerger
Wirkungen |
| so genannnte Calciumantagonisten |
Verapamil |
Hemmung langsamer Aktionspotentiale |
| Sonstige |
Amiodaron |
Verlängerung der AP-Dauer |
|
|
Tab.
12 |
|
|
Tab.
13: Häufig angewandte Antiarrhytmika
| Befund |
Antiarrhythmikum |
Handelsname |
I.
Supraventrikuläre Extrasystolen
und Tachykardien |
Digitalis
Beta-Rezeptorenblocker
Verapamil |
(s. S. 74) 
z.B. Dociton®, Beloc®
Visken® Trasicor®
Isoptin® |
| II.
Vorhofflimmern, Vorhofflattern |
Digitalis
Chinidin
Beta-Rezeptorenblocker
Verapamil |
(s. S. 74) 
z.B. Chinidin-Duriles®
(s. S. 119) 
Isoptin® |
| III.
Ventrikuläre Extrasystolen |
Prajmaliumbitartrat
Disopyramid
Propafenon
Mexiletin
Aprindin
Flecainid
Amiodaron |
Neo-Gilurytmal®
Rythmodul®
Rytmonorm®
Mexitil®
Amidonal®
Tambocor®
Cordarex® |
| IV.
Ventrikuläre Tachykardien |
Lidocain i. v.
Diphenylhydantoin
evtl. Medikamente der
Gruppe III) |
Xylocain®
Phenhydan®
-------------------------------------------------- |
|
|
Tab.
13 |
|
|
| nach oben |
 |
|
|
|
|
| Behandlung des Grundleidens,
evtl. zusätzliche Antiarrhythmikagabe (s. Tab. 12 und Tab. 13). |
|
Therapie |
| Beim Vorhofflimmern weisen
die Vorhöfe eine Frequenz zwischen 300 und 600/min auf. Die Vorhofwände
kontrahieren sich nicht geordnet, sondern "flimmern" und verharren dadurch
praktisch in diastolischer Stellung. Die Kammern werden von den Vorhöfen
her völlig regellos erregt und schlagen daher arrhythmisch. Dies wird
als absolute Arrhythmie bei Vorhofflimmern bezeichnet. Die Kammerfrequenz
kann dabei schnell (häufig), aber auch normal oder vermindert sein. |
|
Vorhofflimmern |
| Vorhofflimmern mit absoluter
Arrhythmie kommt vor allem bei organischen Herzerkrankungen, wie Herzklappenfehlern
(besonders Mitralklappenfehler) oder im Rahmen einer koronaren Herzkrankheit
oder einer Hyperthyreose vor. Das Vorhofflattern (Frequenz 250-350/min)
ist seltener und bildet oft den Übergang zum Vorhofflimmern. Bei Vorhofflimmern
und -flattern besteht die Gefahr der Bildung von Thromben oder Blutschlamm
(engl. sludge) im linken Vorhof, die dann zu Embolien im großen Kreislauf
führen können (Hirn, Nieren, Extremitäten). |
|
Vorhofflattern |
| Kammerflimmern kann sich
plötzlich aus einer Kammertachykardie oder Kammerflattern entwickeln.
Es bestehen nur noch ungeordnete, wogende Bewegungen der Kammerwände.
Die Auswurfleistung des Herzens ist praktisch Null, d.h. Kammerflimmern
führt zum sofortigen Kreislaufstillstand. Die meisten plötzlichen
Todesfälle, der sog. Sekundenherztod, sind auf Kammerflimmern zurückzuführen.
Bei internistischen Krankheitsbildern ist in der Mehrzahl der Fälle
der Herzinfarkt die Ursache des Kammerflimmerns. Andere mögliche Ursachen
sind entzündliche Myokardveränderungen, Herztraumen, Unfälle
mit elektrischem Strom, bestimmte Medikamente und Narkotika. |
|
Kammerflimmern |
Klinisch am bedeutsamsten
sind diejenigen Herzblockformen, bei denen die Überleitung von den
Vorhöfen (lat. atrium) zu den Kammern (lat. Ventrikel) verzögert
oder blockiert ist. Diese Form der Überleitungsblockierung wird atrioventrikulärer
oder AV-Block genannt. Die Ursachen der Überleitungsblockierung sind
degenerative, narbige oder entzündliche Veränderungen im Bereich
des Reizleitungssystems bzw. überleitungshemmende Medikamente (Digitalis,
Betablocker). Anfangs kann lediglich eine zunehmende Ermüdung der
AV-Überleitung bestehen; die Kammererregung folgt dann der Vorhoferregung
in einem sich ständig verlängernden Intervall, bis schließlich
eine Kammererregung ausfällt. Beim sog. totalen AV-Block ist
die Überleitung vollständig unterbrochen. Wenn nicht die Automatiezentren
der Kammern diese Funktion übernehmen würden, würde sofort
der Tod eintreten.
In diesem Falle schlagen
Vorhöfe und Kammern völlig unabhängig voneinander, wobei
die Kammerfrequenz sehr viel niedriger liegt (z.B. Vorhoffrequenz
80/min, Kammerfrequenz zwischen 20-40/min). Das Auftreten einer Pulsfrequenz
unter 40/min ist daher ein alarmierendes Symptom, das sofort
an einen totalen AV-Block denken lassen muß. Da eine sehr niedrige
Kammerfrequenz von beispielsweise 25/min häufig nicht mehr ausreicht,
ein normales Minutenvolumen zu erzielen, kann sich eine Herzinsuffizienz
entwickeln.
Höhergradige AV-Blockierungen
machen sich klinisch häufig durch Synkopen (kurzdauernde Bewusstlosigkeiten)
bemerkbar. Bei allen unklaren Synkopen sind daher Herzrhythmusstörungen
ursächlich auszuschließen (24-Stunden-EKG). |
|
|
|
|
| Definition: Asystolie
bedeutet das komplette Fehlen einer elektrischen Aktivität im EKG,
begleitet von einer fehlenden Zirkulation, Blutdruck und Puls. |
|
|
|
 |
|
|
| Dauert die Asystolie länger
als 5-10 Sekunden, werden die Patienten leichenblass und das Bewusstsein
erlischt, da die Hirndurchblutung unterbrochen ist. Nach einer halben Minute
treten als Ausdruck der schweren Durchblutungsstörungen des Gehirns
generalisierte Krämpfe auf. Kommt beispielsweise beim totalen AV-Block
durch Einspringen der Kammerautomatie die Kammertätigkeit wieder in
Gang, strömt unter sichtbarer Rötung Blut in das Gesicht und
das Bewußtsein kehrt wieder. Diese Anfälle wurden erstmals im
vorigen Jahrhundert von zwei Dubliner Ärzten beschrieben (ROBERT ADAMS
und WILLIAM STOKES), weshalb sie als Adams-Stokes-Anfälle bezeichnet
werden. Die Häufigkeit der Anfälle ist sehr unterschiedlich:
Sie kann von einem Anfall im Jahr bis zu mehrfachen Anfällen pro Tag
reichen. Für die Patienten besteht jedesmal Lebensgefahr, weil immer
die Möglichkeit besteht, dass die Kammerautomatie ebenfalls ausfällt.
Darüber hinaus sind sie zusätzlich durch den plötzlichen
Bewusstseinsverlust (Synkope) und die dadurch bedingten Stürze gefährdet.
Die Implantation eines Herzschrittmachers ist beim Adams-Stokes-Syndrom
absolut indiziert und kann den betroffenen Patienten wieder ein normales
Leben ermöglichen. |
|
| Asystolie |
|
|
| Adams-Stokes-Syndrom |
|
|
|
| nach oben |
 |
|
|
|
|
| 2.3.1.5 Schrittmacher-Therapie |
|
|
Herzschrittmacher sind stimulierende
Geräte, welche ständig elektrische Impulse aussenden, um eine
regelmäßige Herzschlagfolge zu erzielen und zu langsame oder
unregelmäßige Herzrhythmen zu vermeiden. Sie bestehen aus einer
Stromquelle, d.h. einer (Lithium-) Batterie und einer oder mehreren Elektroden,
die meistens durch eine Vene in das rechte Herz eingeführt werden.
Beim bleibenden (permanenten) Schrittmacher wird bei transvenöser
Elektrodenzuführung der Schrittmacher operativ unter die Haut des
oberen Brustmuskels implantiert. Zur kurzfristigen Schrittmacherbehandlung,
z.B. auf der Intensivstation, stehen kleine transportable Schrittmacher
von der Größe einer Zigarettenschachtel zur Verfügung,
die außen am Körper fixiert werden; die Elektrode wird über
eine Vene in den rechten Ventrikel eingeführt.
Schrittmacher mit konstanter
Frequenz - sog. starrfrequente Schrittmacher - werden heute praktisch nicht
mehr verwendet. Der so genannnte Demand-Schrittmacher stimuliert
das Herz und wird gleichzeitig durch das elektrische Signal des Herzens
gesteuert. Eine Stimulation des Herzens erfolgt nur, wenn seine Frequenz
unter einen elektronischen und vorprogrammierten Wert (z.B. 60/min) abfällt. |
|
| Definition
und |
| Funktionsweise von |
| Herzschrittmachern |
|
|
| Permanente Schrittmacher |
|
|
| Temporäre Schrittmacher |
|
Bei den so genannnten VVI-Schrittmachern
handelt es sich um Einkammersysteme (VVI = ventricular pacing and ventricular
sensing, inhibited mode = ventrikelstimulierend, ventrikelinhibiert) mit
einer Elektrode im Herzen (Kammer).
Zunehmend gewinnen Zweikammersysteme
an Bedeutung, wobei je eine Elektrode in den rechten Vorhof und die rechte
Kammer plaziert wird. Damit ist es möglich, von beiden Herzhöhlen
aus zu stimulieren und zu empfangen. Auf diese Weise gelingt es, Vorhof
und Kammer - wie dies physiologischerweise der Fall ist - nacheinander
zu erregen (so genannntes AV-sequentielles oder physiologisches Schrittmachersystem).
Diese Schrittmacher werden als DDD-Schrittmacher bezeichnet (DDD = Codebezeichnung
für einen automatischen Schrittmacher mit atrialer und ventrikulärer
Detektion und Stimulation). |
|
| VVI-Schrittmacher |
|
|
| DDD-Schrittmacher |
|
| Die neueste Entwicklung
geht in Richtung so genannnter frequenzanpassender Systeme. Bei
diesen kammerstimulierenden Herzschrittmachern wird deren Frequenz unter
Belastung vom Organismus erhöht. Die Frequenzanpassung kann zum Beispiel
über die Körpertemperatur, die Atemfrequenz oder die Sauerstoffsättigung
des Blutes erzielt werden. Die Lebensdauer moderner Lithium-Batterien liegt
zwischen 5-10 Jahren. Nach Erschöpfung des Aggregates wird die Batterie
unter Belassung der Sonde(n) gewechselt. Die Stimulation durch den Schrittmacher
wird "Pacing" genannt, die Wahrnehmung der Eigenaktionen "Sensing". Von
einem "Exitblock" spricht man, wenn die Schrittmacherimpulse nicht beantwortet
werden, z.B. durch Dislokation oder Bruch der Schrittmachersonde. Kann
der Schrittmacher die Eigenaktionen des Herzens nicht wahrnehmen, liegt
ein "sensing defect" vor. |
Jeder Patient erhält
einen Herzschrittmacher-Ausweis, der neben den Personalien des Patienten
die Schrittmacher-Kenndaten, die Kontrolltermine und die Kontrollergebnisse
enthält.
Moderne Schrittmacher können
von außen durch Induktion in ihren wesentlichen Kenngrößen,
z.B. Frequenz, Impulsstärke und Empfindlichkeit, programmiert werden.
Sie sind gegen Störungen durch Haushaltsgeräte, Kurzwellenapparate
oder Radaranlagen (Flugplätze) weitgehend geschützt. Die Benutzung
von Handys, Personalkontrollen auf Flughäfen, Kernspin-Untersuchungen
und automatische Diebstahlsicherungen - z.B. in Kaufhäusern - stellen
jedoch potentielle Störquellen dar. |
|
Wichtig:
Schrittmacher-
ausweis |
Indikationen zur Schrittmachertherapie:
Adams-Stokes-Anfälle
(bereits ein Anfall gilt als Indikation),
Sick-Sinus-Syndrom,
digitalisbedürftige
bradykarde Herzinsuffizienz (Schrittmacher ermöglicht oft erst Digitalisierung),
bestimmte Herzblockformen,
Notfalltherapie
bei Herzstillstand. |
|
Indikationen |
| Die moderne Schrittmacherbehandlung,
die etwa seit 1959/1960 routinemäßig klinisch möglich ist,
bedeutet einen großen Fortschritt in der Behandlung von Herzrhythmusstörungen.
Die Zahl der Schrittmacherträger in der Bundesrepublik beträgt
z.Zt. rund 200 000. |
|
|
Fallbeispiel 2:
Die 82-jährige, bislang
nicht ernsthaft erkrankte Patientin wird von Nachbarn hilflos in der Wohnung
liegend aufgefunden. Nach ihrer Darstellung sei sie wegen eines kurzen
"Unwohlseins" über eine Teppichkante gestolpert und habe dann wegen
starker Schmerzen im Beckenbereich rechts nicht mehr aufstehen können.
Die chirurgische Untersuchung ergibt eine Schenkelhalsfraktur rechts. Das
präoperative EKG ist unauffällig. Erst im 24-Stunden-EKG, das
vom Internisten zur Synkopen-Abklärung veranlaßt wird, wird
eine zeitweilig auftretende bradykarde Herzrhythmusstörung mit Asystolien
bis zu 4,8 Sekunden diagnostiziert. Ursache des Sturzes der Patientin war
folglich eine kardiale Synkope. Neben der Einpflanzung einer Totalendoprothese
(TEP) in das rechte Hüftgelenk ergibt sich auch die Notwendigkeit
einer Schrittmacherimplantation. |
|
Fallbeispiel
2
 |
|
|
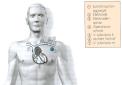
Abb.
12: Implantierter Herzschrittmacher. Das Schrittmacheraggregat (1)
wird unter die Brusthaut eingelegt und die Elektrode (2) über Vena
subclavia, obere Hohlvene und rechten Vorhof in den rechten Ventrikel eingeführt.
Die Elektrodenspitze (3) ist im Balkenwerk der Muskulatur der rechten Herzkammer
fixiert (VVI-Schrittmachersystem)
|
|
Abb.
12 |