|
Linus
Geisler: INNERE MEDIZIN © 1969/1999 W. Kohlhammer Verlag, Stuttgart
Berlin Köln
|
| 2.3.1.2
Herztransplantation |
|
_____ |
Am
3. Dezember 1967 wurde am Groote-Schuur-Krankenhaus in Kapstadt dem 55
Jahre alten LOUIS WASHKANSKY von Professor CHRISTIAAN BARNARD in einer
fünfstündigen Operation das Herz eines Unfallopfers, der 25-jährigen
DENISE DARVALL, eingepflanzt. Der erste Mensch mit einem Spenderherzen
starb 18 Tage später an den Folgen einer Pneumonie. Der Zahnarzt PHILIP
BLAIBERG, dem als zweiten Menschen am 2. Januar 1968 ein neues Herz transplantiert
wurde, überlebte den Eingriff rund eineinhalb Jahre.
Heute zählt die orthotope
(an normaler Stelle) Herztransplantation an entsprechenden Herzzentren
als Routineeingriff. Mehr als
30 000 Herzen sind bis 1997
weltweit verpflanzt worden. In der Bundesrepublik Deutschland werden jährlich
ca. 500-600 Herztransplantationen durchgeführt. |
| Als Herzempfänger kommen
Patienten unter 60 Jahren im Endstadium einer Herzerkrankung und einer
Lebenserwartung von weniger als einem Jahr bei Ausschöpfung aller
anderen therapeutischen Maßnahmen in Betracht. |
|
| Indikationen
und |
| Kontraindikationen |
|
Hauptindikationen
sind folglich:
dilatative Kardiomyopathie,
Endstadium einer
koronaren Herzkrankheit,
schwere angeborene,
operativ sonst nicht korrigierbare Herzfehler. |
Als absolute Kontraindikationen
gelten:
fixierter Hochdruck
im Lungenkreislauf,
aktive Infektionen,
maligne Tumoren
mit kurzer Lebenserwartung,
Drogen- und Alkoholabhängigkeit,
psychosoziale Instabilität,
schwere, irreversible
Leber- und/oder Nierenschäden. |
| Zur Prophylaxe von Transplantat-Abstoßungen
muss eine lebenslange immunsuppressive Therapie mit Ciclosporin, Azathioprin
und Prednison durchgeführt werden. In der postoperativen Phase wird
Antithymozyten-Globulin (ATG) verabreicht. Abstoßungskrisen, die
am sichersten durch transvenöse Endomyokardbiopsien erfasst werden,
werden hochdosiert mit Prednisolon, eventuell kombiniert mit ATG behandelt. |
|
| Immunsuppressive |
| Therapie zur |
| Prophylaxe von |
| Abstoßungsreaktionen |
|
Komplikationen der immunsuppressiven
Therapie sind Infektionen mit Streptokokken, Enterokokken, E. coli,
Klebsiellen oder Pseudomonas. Zytomegalie-Virusinfektionen sind wegen lebensgefährlicher
Pneumonien, Hepatitiden und Enzephalitiden (Hirnentzündungen) besonders
gefürchtet.
Ein besonderes Problem sind
die nach einigen Jahren als Spätfolge der Immunsuppression auftretenden
bösartigen Tumoren (Hautkrebs, Lymphome vom Non-Hodgkin-Typ
und Kaposi-Sarkome). Die 1-Jahres-Überlebensrate liegt bei ca. 85%,
die 5-Jahres-Überlebensrate bei ca. 75%. |
|
| Komplikationen
und |
| Spätfolgen der |
| immunsuppressiven |
| Therapie |
|
|
|
| nach oben |
 |
|
|
|
|
| 2.3.1.3 Schock |
|
|
| Definition: Als Schock
wird ein akutes, lebensbedrohliches Kreislaufversagen bezeichnet, das zu
einer kritischen Verminderung der Organdurchblutung, insbesondere von Nieren,
Herz, Hirn und Lunge führt. |
|
|
|
 |
|
|
Übersicht 10:
Hauptursachen des Kreislaufschocks
Kardiogener Schock
Hypovolämischer
Schock
Septischer Schock
Anaphylaktischer
Schock |
|
|
|
Übersicht
10 |
|
|
| Die unzulängliche Durchblutung
der Kreislaufperipherie im Schock kann folgende Ursachen haben: |
|
Ursachen |
1. Hypovolämischer
Schock, d. h. das zirkulierende Blutvolumen ist (absolut) vermindert:
| |
durch schwere Blutungen
nach innen oder außen, |
| |
durch Verlust von Blutplasma,
welches aus der Blutbahn in die Gewebe übertritt (z.B. ausgedehnte
Verbrennungen, schwere Bauchfellentzündungen), |
| |
durch massive Flüssigkeitsverluste,
wie sie bei massiven Durchfällen oder extremem Schwitzen auftreten
können. |
|
2. Kardiogener Schock,
d.h. verminderte Herzleistung mit relativer Verminderung der zirkulierenden
Blutmenge:
bei Herzinfarkt,
infolge von Rhythmusstörungen,
bei Lungenembolie,
durch Herztamponade. |
3. Septischer Schock,
d.h. infektiös:
z. B. bei Sepsis. |
| 4. Anaphylaktischer Schock
aufgrund einer allergischen Reaktion. |
| Das klinische Bild des Schocks
ist sehr charakteristisch. Bei meist erhaltenem Bewußtsein sind die
Patienten unruhig und kaltschweißig, die Haut ist blaß und
kühl, besonders an den Akren (Finger, Zehen, Nase), der Puls ist dünn,
fadenförmig und beschleunigt. Der Blutdruck ist niedrig, häufig
gar nicht meßbar, die Blutdruckamplitude klein (z.B. RR 60/50 mmHg).
Die Diurese ist vermindert (s. Abb. 11). |
|
Klinisches
Bild |
| Noch im Normbereich befindliche
Blutdruckwerte (z.B. 110/90 mm Hg) schließen einen Kreislaufschock
nicht mit Sicherheit aus. Ob es zu Verwirrtheit oder Bewußtseinstrübung
kommt, hängt von der Dauer und Schwere des Schocks sowie vom Lebensalter
des Patienten ab. Erfolg oder Versagen der eingeleiteten Therapie zeigen,
ob ein reversibler oder irreversibler Schockzustand vorliegt. |
|
|
Abb.
11: Symptome und Überwachungsmaßnahmen beim Kreislaufschock
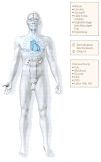
|
|
Abb.
11 |
|
|
| Der Schock führt zum
Sauerstoffmangel, d.h. zur Hypoxie der Gewebe. Der Stoffwechsel
der Gewebe wird dadurch gestört. Es treten saure Stoffwechselprodukte
auf, die in das Blut gelangen und dort zu einer Übersäuerung
(Azidose) führen. Außerdem kann durch eine Strömungsverlangsamung
in den Kapillaren der Kreislaufperipherie eine Stagnation des Blutstromes
auftreten, die zu einer Verklebung der Erythrozyten, Leukozyten und Thrombozyten,
zum sog. blood-sludge (engl. Blutschlamm), führt und eine weitere
Verschlechterung der Zirkulation bedingt, d.h. die sog. Mikrozirkulation
(Zirkulation im Kapillargebiet) ist gestört. Der Organismus
reagiert darauf mit einer zunächst sinnvollen Regulation: Da die Durchblutung
nicht mehr für alle Gewebe reicht, wird das Blut bevorzugt den lebenswichtigen
Organen wie Hirn, Herz, Nieren und Leber zugeführt. Diesen Vorgang
nennt man Zentralisation. Nimmt der Schweregrad des Schocks weiter
zu, reicht die Durchblutung vor allem für die Niere nicht mehr aus,
und es kommt zu einem Rückgang der Diurese. |
|
Folgen |
|
|
| nach oben |
 |
|
|
|
|
| Merke: Sinkt im Schock
die Urinproduktion unter 30 ml/Std., so ist dies als absolutes Alarmsignal
zu werten, das auf die Entwicklung einer Schockniere hinweist, die unter
allen Umständen vermieden werden sollte. |
|
|
|
 |
|
|
| Die sog. Schocklunge
ist eine Folge der Mikrozirkulationsstörung im kleinen Kreislauf.
Sie hat eine schlechte Prognose und führt meist erst nach Überwindung
des Schocks durch ein nicht behebbares Atemversagen zum Tode. Der letztlich
zum Tode führende Zusammenbruch vieler Organe im Schock wird als Multiorganversagen
bezeichnet. |
Ist ein Volumenmangel die
wesentlichste Schockursache, so steht therapeutisch der Volumenersatz
an erster Stelle, bei Blutungen am besten durch Bluttransfusionen, sonst
mit Plasmaersatzmitteln. Diese Mittel füllen nicht nur das verloren
gegangene Volumen wieder auf, sondern wirken - indem sie einen Flüssigkeitsrückstrom
aus den Geweben der Blutbahn induzieren - als sog. Plasmaexpander.
Leider können die Plasmaersatzmittel in seltenen Fällen zu schweren,
sogar lebensgefährlichen Überempfindlichkeitsreaktionen führen.
Die meisten Plasmaersatzmittel enthalten entweder Dextran (z.B. Macrodex®,
Rheomacrodex®, Longasteril®), Gelatine (z.B. Haemaccel®, Gelifundol®,
Physiogel®) oder Stärkeverbindungen (Plasmasteril®). Menschliche
Albumin-Lösungen (Humanalbumin) eignen sich gut zur Volumensubstitution,
sind aber sehr teuer.
Nur wenn diese Maßnahmen
nicht ausreichen (vor allem bei Gefäßinsuffizienz), müssen
blutdrucksteigernde
Medikamente, z.B. Dopamin®, Arterenol® oder Hypertensin®
als Infusion angewandt werden. Die Hypoxie macht
Sauerstoffzufuhr
erforderlich. Nach der Erstversorgung ist es wichtig, die Schockursache
zu ermitteln und, falls möglich, zu beseitigen. |
|
Therapie |
| Pflegerisch ist zu beachten,
dass Schockpatienten besonders infektionsgefährdet sind (Atemwege,
Harnwege), leicht einen Dekubitus entwickeln und Wärmeverluste schlecht
tolerieren. Daher ist absolute Sterilität beim Absaugen der Luftwege
und Katheterisieren der Harnblase erforderlich. Zur Dekubitusprophylaxe
sind entsprechende Lagerung und gute Hautpflege notwendig.
Eine direkte Wärmeanwendung im Schock ist jedoch gefährlich,
da es leicht zu schweren Hautverbrennungen kommen kann (keine Heizkissen
oder Wärmflaschen verwenden). |
|

| Allgemeine |
| und spezielle |
| Pflegemaßnahmen |
|
Der Schockpatient befindet
sich in Lebensgefahr und muss daher auf einer Intensivstation überwacht
und behandelt werden. Dabei sind folgende pflegerischen bzw. Überwachungsmaßnahmen
unerlässlich:
| |
Anlegen eines
zentralvenösen Zugangs (ZVK), |
| |
Messung des zentralen Venendrucks
(ZVD), |
| |
laufende Kontrolle von Blutdruck
und Pulsfrequenz, |
| |
Legen eines Dauerkatheters
und halbstündige Messung der Diurese, |
| |
Messung der Körpertemperatur, |
| |
Bestimmung folgender Laborwerte:
Hb, Hämatokrit, Erythrozyten, Leukozyten, Thrombozyten, Blutgerinnung,
Elektrolyte (Natrium, Kalium, Chlorid im Serum), Kreatinin, Blutzucker
und Säure-Basen-Werte (sog. Astrup), |
| |
EKG-Monitoring (vor allem
im kardiogenen Schock), |
| |
Röntgenthoraxaufnahme, |
| |
bei Fieber und/oder Sepsis:
Blutkulturen, Uricult. |
|
| nach oben |
 |
| vorige Seite |
 |
| nächste Seite |
 |
|
|
Linus
Geisler: INNERE MEDIZIN. 17. vollständig überarbeitete und erweiterte
Auflage, Stuttgart Berlin Köln
|
| ©
1969/1999 W. Kohlhammer Verlag |
| Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de |
|
|