|
Linus
Geisler: INNERE MEDIZIN © 1969/1999 W. Kohlhammer Verlag, Stuttgart
Berlin Köln
|
| ...
2.3.1.1 Herzinsuffizienz (Fortsetzung) |
|
|
_____ |
Die
sog. "vier großen D" bilden die Grundpfeiler der Behandlung der Herzmuskelinsuffizienz:
Diuretika, Dilatatoren
(Vasodilatatoren = gefäßerweiternde Substanzen), Digitalis
und Diät.
Natürlich muss gleichzeitig
die Ursache der Herzinsuffizienz geklärt und, soweit dies möglich
ist, behoben werden. So muss ein hoher Blutdruck, der eine Drucküberlastung
des linken Herzens darstellt, gesenkt, ein Herzklappenfehler (bei vertretbarem
Operationsrisiko) operiert oder eine Schilddrüsenüberfunktion
in eine euthyreote Stoffwechsellage abgesenkt werden. Die Therapie der
Herzinsuffizienz hat in den letzten Jahren einen wesentlichen Wandel erfahren,
da man neben der Steigerung der Kontraktionskraft (z.B. durch Digitalis)
mehr Wert auf Entlastung des Herzens durch Senkung der Vor- und Nachlast
durch Vasodilatantien legt. |
|
| Der Mensch nimmt in zivilisierten
Ländern täglich etwa 12-15 g Kochsalz (Natriumchlorid) mit der
Nahrung zu sich. Diese Salzmenge ist imstande, etwa 1,5 l Wasser zu binden.
Bei den meisten Ödempatienten wird eine sog. natriumarme Kost, die
bis zu 3 g Natriumchlorid enthalten darf, ausreichen. In schweren Fällen
muß eine streng natriumarme Kost, d.h. maximal 1 g Natriumchlorid
täglich, eingehalten werden. Diese kann praktisch nur in Diätküchen
und nicht im Privathaushalt hergestellt werden. Eine natriumfreie Kost
im strengen Sinne des Wortes gibt es nicht. Da mittels Saluretika eine
intensive Natriumausscheidung erzielt werden kann, ist bei ambulanten Herzpatienten
eine streng natriumarme Kost weder nötig noch erstrebenswert. Über
den genauen Natriumgehalt der verschiedenen Nahrungsmittel gibt es zahlreiche
Tabellen. Die Grundzüge einer natriumarmen Diät, die dem Patienten
bekannt sein sollten, gehen aus der folgenden Aufzählung hervor. Eine
kochsalzarme Kost kann durch verschiedene Kräuter und Gewürze
durchaus schmackhaft zubereitet werden. |
|
| Diätetische |
| Therapiemaßnahmen |
| Natriumarme
Kost und |
| Flüssigkeitsrestriktion |
|
Die Grundzüge der natriumarmen
Diät sind:
| |
Vermeiden von Fleisch und
Fisch in Konserven, Schinken, Wurst und Käse. |
| |
Das Salzfass beim Kochen
und bei Tisch nicht gebrauchen! |
| |
Unbedenklichkeit von Reis,
Haferflocken, Grieß, Kartoffeln, Frischgemüse, Früchte,
Schweineschmalz, Palmin, Öl, Zucker, Kaffee. |
| |
Natriumfreies Diätsalz,
z. B. Sina-Salz, Ambisalz. |
|
| Sowohl strenges Dursten
als auch übermäßige Flüssigkeitszufuhr müssen
vermieden werden. In der Regel ist eine tägliche Flüssigkeitsmenge,
die 0,5 l über der Diuresemenge des Vortages liegt, am günstigsten.
Ein Kaliummangel unter Diuretikabehandlung kann medikamentös oder
diätetisch angegangen werden: z.B. 2-3mal täglich ein Glas Orangen-,
Tomaten- oder Grapefruitsaft. Viel Kalium enthalten auch getrocknete Früchte
(Pflaumen, Datteln, Aprikosen) und Bananen (Nachteil: hoher Kaloriengehalt).
Am billigsten und einfachsten kann der Kaliumbedarf durch Kartoffeln (etwa
1 Pfund täglich) gedeckt werden. |
|
Berechnung
der
Flüssigkeitszufuhr |
Bei Ödemen, wie sie
eine Herzinsuffizienz hervorrufen kann, wird Wasser, gebunden an Natrium,
im Körper eingelagert. Die Ödeme können daher nur beseitigt
werden, wenn der Natriumbestand abnimmt. Dies kann auf zwei Wegen erreicht
werden:
Verringerung der
Natriumzufuhr in der Nahrung,
verstärkte
Natriumausscheidung über den Urin. |
|
| Medikamentöse |
| Therapiemaßnahmen: |
| Diuretika |
|
|
|
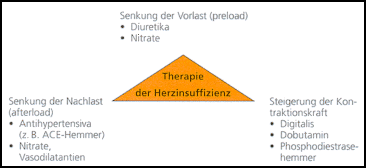
Abb. 10: Therapie
der Herzinsuffizienz
 |
|
Abb.
10 |
|
|
Bei der Ödembehandlung
werden beide Methoden, die diätetische Verringerung der Natriumzufuhr
und die medikamentöse verstärkte Natriumausscheidung über
den Harn, angewandt (s. Abb. 10). Diuretika sind Substanzen, die durch
eine erhöhte Natriumausscheidung zu einer Zunahme der Harnausscheidung
(Diurese) führen und so eine Ödemausschwemmung bewirken. Die
häufig eingesetzten Diuretika zur Behandlung kardialer Ödeme
sind Furosemid (Lasix®) und Piretamid (Arelix®) als sog. Schleifendiuretika
und als Thiaziddiuretika Hydrochlorothiazid (Esidrix®) oder Butizid
(Saltucin®) bzw. als Thiazidanaloga Clopamid (Brinaldix®) oder
Xipamid (Aquaphor®).
Diuretika, insbesondere
vom Typ des Furosemid (Lasix®), entfalten über einen weiteren
Mechanismus einen günstigen Effekt bei Herzinsuffizienz: Indem sie
zu einer teilweisen Verlagerung von zirkulierendem Blut in die Speichergefäße
des venösen Kreislaufs führen (sog. venöses pooling), verringern
sie das venöse Angebot zum Herzen und senken dadurch die Vorlast. |
|
Wirkungsweise
der
Diuretika |
| Leider führen alle
Saluretika zu einer mehr oder minder starken Kaliumausscheidung,
so dass schließlich ein Kaliummangel im Serum (Hypokaliämie)
und, was noch ungünstiger ist, in den Zellen selbst (Hypokalie) entstehen
kann. Der Kaliummangel hat zwei Gefahren: Einerseits führt er zu Müdigkeit,
Appetitmangel und Muskelschwäche, die bis zu Lähmungen gehen
kann, andererseits wird das Herz digitalisempfindlicher, so dass
bereits bei normalen Digitalisdosen Herzrhythmusstörungen auftreten
können. Bei längerer Saluretikabehandlung muß daher Kalium
medikamentös (z.B. Kalinor®, Rekawan®) oder durch Diät
zugeführt werden. Eine Alternative stellt die Behandlung mit sog.
kaliumsparenden Diuretika in Kombination mit einem Saluretikum dar. Beispiele:
Moduretik® oder Dytide® H. |
|
Symptome
des
Kaliummangels |
| Aldosteronantagonisten:
Bei der Entwicklung kardialer Ödeme spielt auch eine vermehrte Sekretion
des Nebennierenrindenhormons Aldosteron (Hyperaldosteronismus), das eine
Natriumretention bewirkt, eine Rolle. Medikamente, die die Aldosteronwirkung
hemmen, werden Aldosteronantagonisten genannt (z.B. Aldactone®, Osyrol®). |
|
Therapie |
| Der Effekt der diuretischen
Therapie kann am exaktesten durch die Bilanzierung der Flüssigkeitseinfuhr
und -ausfuhr (Diurese) sowie durch regelmäßige Gewichtskontrollen
erfaßt werden. |
|
| Therapiekontrolle
durch |
| Flüssigkeitsbilanzierung |
|
| Vasodilatantien sind gefäßerweiternde
Medikamente, die Vor- und Nachlast senken können, wie z.B. Nitrate
(Isoket®). Sie führen zu einer Entlastung des Herzens (s. Abb.
10). Die Senkung der Nachlast kann akut sehr gut mit Nitraten (z.B. Nitroglyzerin,
Isoket®) erreicht werden, die auch die Vorlast reduzieren. Daher ist
die Gabe von Nitraten beim Lungenödem, der schwersten Form der akuten
Lungeninsuffizienz, eine der wichtigsten therapeutischen Maßnahmen
in dieser Notfallsituation. |
|
Vasodilatantien |
| Zunehmend Verwendung in
der Behandlung der chronischen Herzinsuffizienz finden die so genannnten
ACE-Hemmer wie zum Beispiel Captopril (Lopirin®) oder Enalapril (Pres®,
Xanef®). Sie bewirken eine Hemmung der Umwandlung von Angiotensin I
in das stark blutdrucksteigernd wirkende Angiotensin II. Ihre Hauptindikation
ist die arterielle Hypertonie, zunehmend aber auch die chronische Herzinsuffizienz.
Durch Weitstellung des arteriellen Gefäßsystems und durch
die damit verbundene Senkung der Nachlast führen sie zu einer Entlastung
des insuffizienten linken Ventrikels. Außerdem verringern sie die
negativen Effekte der im Rahmen einer Herzinsuffizienz immer bestehenden
Aktivierung des Renin-Angiotensin-Aldosteron-Systems. ACE-Hemmer sind bis
heute die einzigen Substanzen, die imstande sind, die Lebenserwartung von
Patienten mit chronischer Herzinsuffizienz zu verlängern. |
|
| Wirkungsweise
der |
| Vasodilatantien |
|
|
|
| 1775
erfuhr der englische Arzt WILLIAM WITHERING von einer Kräutermischung,
mit welcher eine alte Frau "Wassersüchtige" heilte, bei denen Ärzte
nichts mehr ausrichten konnten. Durch eigene Untersuchungen erkannte WITHERING,
dass die wirksamen Pflanzen dieser Kräutermischung weißer und
roter Fingerhut (Digitalis lanata und purpurea) waren. 10 Jahre später
veröffentlichte er seine berühmte Schrift über die Behandlung
der Wassersucht "An account oft the foxglove and some of it's medical uses". |
|
Digitalis |
|
|
| WITHERING hat Digitalis,
eines der wichtigsten Herzmedikamente, in die Klinik eingeführt. In
gleicher Weise wie Digitalis wirkt auch Strophanthin, das in den Samen
der in Afrika als Pfeilgift gebräuchlichen Strophanthusarten gefunden
und 1904 von FRAENKEL in die Therapie eingeführt wurde. Digitalis
und Strophanthin werden als Herzglykoside bezeichnet. Allerdings wird Strophanthin
nur noch selten eingesetzt. Von untergeordneter Bedeutung sind Glykoside
anderer Pflanzen, wie der Meerzwiebel (Scilla maritima), des Maiglöckchens
(Convallaria majalis) oder des Adonisröschens (Adonis vernalis). |
|
|
| nach oben |
 |
|
|
|
|
Die Hauptwirkung der Herzglykoside
besteht in einer Steigerung der Konzentrationskraft der Herzmuskulatur.
Dies geschieht durch eine Verkürzung der Systole, was zu einer besseren
Entleerung der Herzkammern führt. Die daraus resultierende Verlängerung
der Diastole bewirkt eine bessere Entleerung der gestauten venösen
Abschnitte sowie eine Zunahme der Koronardurchblutung. Da das Herz nun
wirtschaftlicher arbeitet, sinkt gleichzeitig die Herzfrequenz ab; die
frequenzsenkende Wirkung des Digitalis beruht z.T. auf einer Aktivierung
des Vagusnerven.
Klinische Zeichen der Glykosidwirkung
bei der Herzinsuffizienz: Rückgang der Stauungszeichen, Abnahme der
Herzgröße, Absinken der Herzfrequenz, Besserung der Atemnot
und Zunahme der Diurese, weil nunmehr die Ödeme als Folge einer verbesserten
Herzleistung ausgeschwemmt werden. |
|
Wirkungsweise
der
Digitalis |
| Vor allem bei Überdosierung
können Herzglykoside jedoch auch erhebliche Nebenwirkungen entfalten:
Die Erregungsleitung im Reizleitungssystem wird, u.U. bis zur totalen
Blockade (partieller oder totaler AV-Block), gebremst und die Entstehung
von Extrasystolen gefördert. Typisch ist das Auftreten eines
sog. Bigeminus (Zwillingspuls) bei Überdigitalisierung: Jeder
normalen Systole folgt eine Extrasystole. Beim Pulsen tastet man zwei aufeinander
folgende Schläge, die von einer Pause gefolgt sind. Außerdem
können Appetitlosigkeit, quälende Übelkeit, Erbrechen, Durchfälle
und Sehstörungen (Augenflimmern, Farbsehen, Doppelbilder) auftreten.
Bei Appetitlosigkeit und Übelkeit alter Menschen muss daher immer
auch an eine Überdigitalisierung gedacht werden! Diese charakteristischen
Zeichen der Digitalisüberdosierung, die schon ab dem 1,5fachen der
normalen Dosis auftreten können, müssen dem Pflegepersonal bekannt
sein. Das Auftreten einer Bradykardie und Bigeminie bei digitalisbehandelten
Herzpatienten muss daher umgehend dem Arzt mitgeteilt werden. |
|
Nebenwirkungen
| Symptome
bei |
| Überdigitalisierung |
|
| Sauerstoff- und Kaliummangel
(Hypokaliämie) begünstigen das Auftreten digitalisbedingter Rhythmusstörungen.
Bei Niereninsuffizienz kann es infolge verminderter Digoxinausscheidung
über die Nieren schon bei "normaler" Dosierung zur Überdigitalisierung
kommen. Wegen ihrer schmalen therapeutischen Breite und ihrer Nebenwirkungen
werden Digitalisglykoside immer seltener zur Behandlung der Herzinsuffizienz
eingesetzt. Als Hauptindikation gilt die schnelle Form der absoluten Arrhythmie
bei Vorhofflimmern. Die Digitalisdosis, die gegeben werden muss, um eine
volle therapeutische Wirkung zu erzielen, heißt Sättigungsdosis.
Die Sättigungsdosis für Digoxin und Digitoxin beträgt 1-2
mg. Sie sollte nur bei lebensbedrohlichen Fällen innerhalb eines Tages
(rasche Sättigung) gegeben werden. Eine langsame Aufsättigung
erzielt man, wenn für zwei Tage die doppelte Erhaltungsdosis von Digoxin
verabreicht und dann mit der Erhaltungsdosis weiter behandelt wird. In
nicht dringlichen Fällen kann von Anfang an mit der Erhaltungsdosis
begonnen werden - dies gilt jedoch nur für Digoxin. Da täglich
durch Abbau und Ausscheidung von Glykosiden eine gewisse Digitalismenge
verloren geht (sog. Abklingquote), muss eine entsprechende tägliche
Erhaltungsdosis gegeben werden (s. Tab. 10). Bei Glykosiden mit geringer
Abklingquote, z. B.Digitoxin, ist die Gefahr der Anhäufung, der sog.
Kumulation des Glykosids, und damit der Vergiftung, am größten.
Da Strophanthin per os nur in geringen Mengen resorbiert wird, muß
es parenteral, d.h. im allgemeinen i. v. gegeben werden. Die anderen Glykoside
können oral und parenteral verabreicht werden. |
|
|
Eine wertvolle Hilfe zur
Erkennung von Digitalisunter- oder -überdosierung sowie Digitalisintoxikationen
stellt die Bestimmung des Digitalisspiegels im Blut dar. Die therapeutischen
Blutspiegel betragen für Digoxin 0,5-2,0 ng/ml, für Digitoxin
ca. 20 ng/ml. Zeichen der Digitalisintoxikation können schon bei Digoxinspiegeln
wenig über 2,0 ng/ml auftreten. Die "therapeutische Breite" von Digitalis
ist also recht gering. Da Digoxin zum größten Teil über
die Nieren ausgeschieden wird, muß bei Niereninsuffizienz
die Dosis reduziert werden, um eine Überdigitalisierung zu
vermeiden (z.B. nur die halbe Digoxin-Dosis bei Serumkreatininwerten zwischen
1,5-2,0 mg%).
Häufig eingesetzte
Handelspräparate sind Digitoxin (Digimerck®), ß-Acetyldigoxin
(Novodigal®), ß-Methyldigoxin (Lanitop®) und Digoxin (Lanicor®).
Für die Langzeitbehandlung der Herzinsuffizienz wird meist Digoxin
per os verwandt. |
|
Bestimmung
des Digitalis-
spiegels im Blut |
|
|
Tab. 10: Die wichtigsten
Herzglykoside
| Herzglykosid |
Handelsname |
Aufsättigung |
- |
Erhaltungsdosis |
|
|
Dauer |
Dosis |
|
| Digoxin |
Lanicor® |
2 Tage |
0,75 mg |
0,375mg |
| ß-Methyldigoxin |
Lanitop® |
2 Tage |
0,40 mg |
0,20 mg |
| ß-Acetyldigoxin |
Novodigal® |
2 Tage |
0,60 mg |
0,20 mg |
| Digitoxin |
Digimerck® |
4 Tage |
0,40 mg |
0,10 mg |
Dosierung mit mittelschneller
Aufsättigung und normaler Nierenfunktion (Modif. nach K. Kochsik u.
Mitarb.) |
|
Tab.
10 |
|
|
| Merke: Digitalisglykoside
dürfen nicht gleichzeitig mit Calcium intravenös injiziert werden. |
|
|
|
 |
|
|
| Dobutamin (Dobutrex®)
steigert über eine Stimulierung des sympathischen Nervensystems die
Kontraktionskraft des Herzens. Es kann nur als Infusion appliziert werden
und wird daher vorzugsweise zur Behandlung schwerster Herzinsuffizienzformen
auf der Intensivstation eingesetzt. Amrinon (Wincoram®) und Enoximon
(Perfan®) zählen zu den sog. Phosphodiesterasehemmern und haben
keine Katecholamin- oder Glykosidwirkung. Phosphodiesterasehemmer können
kurzfristig bei sonst therapierefraktärer Herzinsuffizienz parenteral
(Intensivstation) eingesetzt werden. Sie entfalten ihre Wirkung durch Steigerung
der Kontraktilität des Myokards und Senkung der Nachlast. |
|
| Medikamentöse |
| Therapie bei schwerer |
| Herzinsuffizienz |
|
| Da bei schwerer chronischer
Herzinsuffizienz ein stark gesteigerter Sympathikusantrieb besteht, der
auch für die Tachykardie mitverantwortlich ist, werden neuerdings
bei bestimmten Formen der Herzinsuffizienz, z.B. bei Kardiomyopathien,
Betarezeptorenblocker in sehr niedriger Dosierung zur Hemmung des Sympathikus
eingesetzt. |
|
Betarezeptorenblocker |
| Bei thrombosegefährdeten
Patienten, d.h. bei thromboembolischen Erkrankungen in der Anamnese, Adipositas
oder Varikosis, ist während der Phase der Bettruhe und Ödemausschwemmung
eine Thromboseprophylaxe mit Antikoagulantien, z.B. low-dose-Heparingaben,
erforderlich. Ausgedehnte Pleura- und/oder Perikardergüsse
machen eine Entlastungspunktion erforderlich. |
|
Weitere
Therapiemaßnahmen |
| Hauptziel der Therapie muß
die rasche Entlastung des linken Ventrikels sein. Sie kann erreicht
werden durch Minderung des venösen Angebotes zum linken Herzen (Diuretika,
Nitrate). Eine massive Druckbelastung des Herzens (z.B. hypertensive Krise)
muss durch Senkung des Blutdrucks verringert werden. Durch die intravenöse
Gabe von ß1-Stimulatoren,
wie zum Beispiel Dobutamin (Dobutrex®), ist eine Steigerung der Herzkraft
erzielbar. Weitere wichtige Maßnahmen sind Sedierung, Sauerstoffgaben,
Digitalisierung, Freimachen der Atemwege und eventuell künstliche
Beatmung mit Überdruck (s. Tab. 11: Sofortmaßnahmen beim Lungenödem).
Die akut-bedrohliche Situation beim Lungenödem läßt sich
häufig rasch beherrschen, die Langzeitprognose ist jedoch, insbesondere
bei Rezidiven, schlecht. |
|
Therapie
des
Lungenödems |
|
|
Tab. 11: Sofortmaßnahmen
beim Lungenödem
1. Hochlagern des Oberkörpers
Tieflagern der Beine
2. Diuretika (z. B. Lasix®
i. v.)
3. Nitrate i. v. oder Nitrolingual-Spray
4. Sedierung (Morphin i.
v., Valium i. v.)
5. Sauerstoff 2-4 l/min |
Abnahme
des venösen Angebotes zum Herzen
Senkung von Vor- und Nachlast |
6. Dobutamin (Dobutrex®
i. v. (ca. 4 µg/min)
7. Digitalis
8. Freimachen der Atemwege
(Absaugen)
9. Bei hypertensiver Krise:
rasche RR-Senkung (z.B. Calciumantagonisten p. o., Catapresan®
i. m./i. v.)
10. evtl. Überdruckbeatmung |
Steigerung
der Herzkraft |
|
|
Tab.
11 |
|
|
| Die Prognose der chronischen
Herzinsuffizienz ist nach wie vor schlecht, da die zugrundeliegenden Ursachen,
wie koronare Herzkrankheit und/oder hypertensive Herzerkrankung, weiterbestehen.
Lediglich die Behandlung mit ACE-Hemmern hat in letzter Zeit zu einer sicheren
Prognoseverbesserung geführt. |
|
Prognose
der chronischen
Herzinsuffizienz |
| Liegt eine manifeste Herzinsuffizienz
vor, so beweist dies, dass das geschädigte Herz weit über seine
Leistungsfähigkeit beansprucht wird. Eine weitgehende Entlastung
muß also das Hauptziel sein, weshalb zunächst strenge Bettruhe
indiziert ist. Alle vermeidbaren körperlichen und psychischen Belastungen
sollten vom Herzpatienten möglichst ferngehalten werden. Die ideale
Lagerung ist die sog. Herzbettlagerung, wobei sich der Oberkörper
entsprechend dem Grad der Orthopnoe aufrecht lagern läßt und
die Beine tief liegen, ohne dass der Patient zum Bettende rutscht und so
ständig Kraft aufwenden muß, um seine Lage zu korrigieren. Bei
hochgradiger Atemnot ist eine halbsitzende Lagerung am günstigsten.
Zunächst passive, später aktive krankengymnastische Behandlung
zur Vermeidung von Beinvenenthrombosen, die gerade während der Phase
der Ödemausschwemmung besonders leicht auftreten können, ist
erforderlich. Die wichtigsten pflegerischen Maßnahmen sind in s.
Übersicht 9 aufgeführt. |
|
Pflegerische
Maßnahmen |
|
|
Übersicht 9:
Pflege bei chronischer Herzinsuffizienz
Hauptziele sind die körperliche
und seelische Entlastung des Patienten und das Vermeiden einer Überwässerung!
| |
Körperliche Schonung,
anfangs ggf. strenge Bettruhe, später gezielte Mobilisierung; |
| |
Lagerung mit erhöhtem
Oberkörper ("Herzbett"); |
| |
leicht verdauliche, salzarme,
nichtblähende Speisen (mehrere kleine Mahlzeiten); |
| |
Trinkmenge und Flüssigkeitszufuhr
insgesamt exakt einhalten und protokollieren (Einfuhrkontrolle), da fast
alle chronisch herzinsuffizienten Patienten tendenziell zuviel Flüssigkeit
zu sich nehmen; |
| |
genaue Bilanzierung, regelmäßig
Kontrolle des Körpergewichts; |
| |
Kontrolle der Vitalzeichen; |
| |
Sauerstoffzufuhr; |
| |
Obstipationsprophylaxe (Laktulose
oder Weizenkleie); |
| |
Gesprächsbereitschaft
und Zuwendung signalisieren; |
| |
bei Patienten auf der "Warteliste"
vor einer geplanten Herztransplantation spezielle psychotherapeutische
Unterstützung. |
|
|
|
Übersicht
9
 |
| nach oben |
 |
| vorige Seite |
 |
| nächste Seite |
 |
|
|
Linus
Geisler: INNERE MEDIZIN. 17. vollständig überarbeitete und erweiterte
Auflage, Stuttgart Berlin Köln
|
| ©
1969/1999 W. Kohlhammer Verlag |
| Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de |
|
|