|
Dynamik des ärztlichen
Gesprächs
Das strukturierte ärztliche Gespräch folgt
im günstigen Falle einer regelhaften Dynamik (s. Abb.): In
vielen Fällen hat das Gespräch eine Vorgeschichte. In
einer Erwartungssituation läuft die Gesprächseröffnung
als der meist schwierigste Teil ab. Es folgt dann eine Adaptationsphase
der Gesprächspartner. Das eigentliche Gesprächsziel ist die Thematisierung.
Das Gespräch endet mit der Terminierung. Der Gesprächsablauf
ist das Resultat der Interaktion der Gesprächspartner. Dem Arzt
fällt die Aufgabe zu, in einer empathischen Haltung Fragen zu stellen,
aktiv zuzuhören und alle nonverbalen Äußerungen des
Patienten zu beobachten. Seine Fragen verfolgen das Ziel, Informationen
zu gewinnen, sich die individuelle Wirklichkeit des Patienten zu erschließen
und, falls notwendig, im Sinne der Intervention das Gespräch
zu lenken.
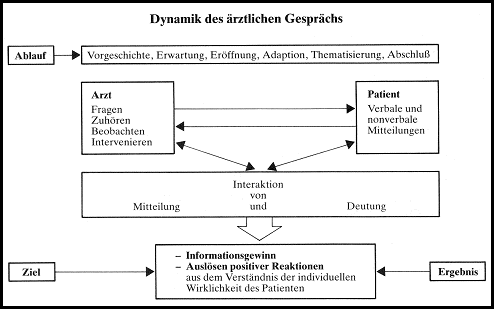
Der Patient agiert oder reagiert im Gespräch
durch seine verbalen und nonverbalen Mitteilungen, aber auch beispielsweise
dadurch, dass er mit Schweigen "antwortet". Die Mitteilungen des
Patienten deutet der Arzt als teilnehmender Beobachter ("participant
observer"). So erhält er ein Bild über den Kranken, dessen Persönlichkeit,
die möglichen bewussten und unbewussten Motive seiner Konfliktsituation.
MITSCHERLICH bezeichnet das ärztliche Gespräch
als "Interaktion von Mitteilung und Deutung". Diese Deutung vermittelt
dem Patienten das Erlebnis: "Hier ist einer, der mich erkannt hat und der
sich nicht scheut, mit mir die Wahrheit zu entdecken."
Vorgeschichte des (Erst-)Gesprächs
Arzt und Patient beginnen das Erstgespräch in der
Regel nicht am "Punkt Null". Bereits die Modalitäten des Zustandekommens
des Gesprächs (Sprechstundengespräch, Visite, Hausbesuch, Notfall)
sind für das Erstgespräch bestimmend. Der Arzt verfügt über
Vorinformationen vom Patienten selbst, von Angehörigen oder von Voruntersuchern.
Insofern ist bereits vor dem Gespräch eine gewisse Urteilsbildung
möglich, die allerdings alle Gefahren des Vor-Urteils in sich birgt.
Auch die Tatsache, dass der Patient diesen und keinen anderen Arzt als
Gesprächspartner gewählt hat, ist nicht ohne Bedeutung. Die Motive
für die Arztwahl können sehr unterschiedlich sein: frühere
Erfahrungen, besondere fachliche Kompetenz, der Ruf des Arztes, sein Lebensalter
oder einfach nur das Faktum der leichteren Erreichbarkeit. Es spielt ferner
eine Rolle, ob der Patient überwiesen wurde, von sich aus zum Arzt
kommt, ob er allein erscheint oder von Angehörigen begleitet wird.
Eröffnungsphase
Nach einer Erwartungsphase beginnt die Gesprächseröffnung.
Im Kapitel "Das Gespräch beginnt"  wurde ausführlich dargelegt, wie wichtig eine gute Gesprächseröffnung
ist. Untersuchungen haben gezeigt, dass häufig bereits durch das Erstinterview
die Beziehung zwischen Arzt und Patient eindeutig strukturiert wird und
damit auch den Ablauf weiterer Gespräche wesentlich bestimmt.
wurde ausführlich dargelegt, wie wichtig eine gute Gesprächseröffnung
ist. Untersuchungen haben gezeigt, dass häufig bereits durch das Erstinterview
die Beziehung zwischen Arzt und Patient eindeutig strukturiert wird und
damit auch den Ablauf weiterer Gespräche wesentlich bestimmt.
Adaptationsphase/Thematisierung
In der Adaptationsphase stimmen sich die Gesprächspartner
sozusagen aufeinander ein und entwickeln ein gemeinsames psychisches Feld.
Erst jetzt ist die eigentliche Thematisierung
möglich. Dabei fallen dem Arzt zwei wesentliche Aufgaben zu: einmal
zu erkennen, was das wirkliche Thema des Gesprächs ist, und
zweitens das Gespräch so zu lenken, dass die thematische Aufarbeitung
möglich optimal gelingt.
|
Beide Aufgaben sind praktisch ohne die Erfassung
der individuellen Wirklichkeit des Patienten nicht möglich.
|
|
Abschluss (Terminierung)
Das ärztliche Gespräch soll nicht irgendwie,
sondern entsprechend der Eigendynamik des Gesprächsablaufs beendet
werden. Die Gesprächsdauer wird von der Akuität der Situation,
der Thematik, der Belastbarkeit von Arzt und Patient, vom Gesprächsverlauf
und Ergebnis und auch von den zeitlichen Möglichkeiten bestimmt. Sie
kann daher in weiten Grenzen variieren. Eine Gesprächsdauer über
45 Minuten wird nur in Ausnahmefällen möglich und sinnvoll sein.
Im Idealfall wird das Gespräch beendet, wenn
es (vorerst) thematisch abgeschlossen oder weit genug vorangebracht worden
ist. Zeigt der Patient Zeichen der Ermüdung oder Überforderung,
bauen sich akut nicht überwindbare Widerstände auf, und gerät
das Gespräch in eine Sackgasse, so sollte es beendet werden. Am Gesprächsende
sollte immer eine (Zwischen-) Bilanz stehen. Auch sollte der Patient immer
Gelegenheit haben, abschließend Fragen zu stellen. Schließlich
sollte die Form des weiteren Kontakts zwischen Arzt und Patient vereinbart
werden.
Auf ein Phänomen am Gesprächsende muss
besonders hingewiesen werden: Nicht selten sind Patienten erst in der Lage,
wenn der Arzt das Gesprächsende signalisiert, das für sie eigentlich
bedeutungsvolle Thema anzusprechen. Die Erklärung liegt darin, dass
der Patient während des Gesprächs zu starke Abwehrtendenzen entwickelt,
die er erst überwinden kann, wenn er durch das nahende Gesprächsende
befürchten muss, sein Anliegen überhaupt nicht mehr zur Sprache
bringen zu können. Derartige, beiläufig am Gesprächsende
gestellte Fragen oder hingeworfene Bemerkungen können in Wirklichkeit
besonders große Bedeutung besitzen.
Gesprächstechnische Aspekte
Damit ein Gespräch beginnen kann, ist
es Voraussetzung, dass der Patient gesprächsfähig und
gesprächsbereit
ist und die Gesprächsumstände nicht gegen das Gespräch
gerichtet sind.
Im Gegensatz zum Patienten, der in die
Sprechstunde kommt und dadurch seine Gesprächsbereitschaft bekundet,
spielt sich für den Krankenhauspatienten das Visitengespräch
zu einem Zeitpunkt ab, der vorwiegend durch ärztliche Belange
diktiert wird. Darum muss geprüft werden, ob der Patient zum geplanten
Gesprächszeitpunkt wegen Beschwerden, Schmerzen, Hunger und Durst
(Untersuchungsvorbereitung), Erschöpfung oder einer unbequemen Lage
eventuell gar nicht imstande ist, sich ernsthaft an einem Gespräch
zu beteiligen. Problematisch sind auch Gespräche während einer
Untersuchung. Gelegentlich kann der nähere körperliche Kontakt
während einer Untersuchung (z.B. Sonographie) die Gesprächsbereitschaft
allerdings fördern. Ganz ungünstig ist es, wenn ein gut angelaufenes
Gespräch durch eine dazwischengeschaltete körperliche Untersuchung
unterbrochen wird und der Patient noch dazu im ungewissen bleibt, ob er
später Gelegenheit erhält, das Thema noch einmal aufzugreifen.
Abb. "Trichter-Prinzip" der
Gesprächsführung
Die Intervieweröffnung und
weitere Gesprächsführung sollte nach der sogenannten Trichtertechnik
(s.
Abb.) erfolgen. Für den Gesprächsbeginn gilt die Devise: offener
Anfang - breite Entfaltung. Die weitere Befragung läuft nach dem Sequenzierungsprinzip
ab:
Zunächst erhält der Patient den größtmöglichen
Spielraum zur Gestaltung seiner Antworten. Im weiteren Gesprächsverlauf
werden die von ihm eingebrachten Inhalte durch zunehmende Verengung des
Antwortenspielraums immer genauer erklärt und verdeutlicht. Damit
wird schließlich die thematische Fokussierung
erreicht.
Fragetechnisch wird der Gesprächsbeginn
mit offenen Fragen eingeleitet ("Wie fühlen Sie sich - wie ist Ihnen
zumute"). Auf die offene Frage "Wie geht es Ihnen?" ist eine breitere Antwort
möglich als auf die geschlossene Frage "Geht es Ihnen gut?". Die gewonnenen
Informationen werden durch geschlossene Fragen weiter analysiert. Bei der
Sequenzierungstechnik folgen den vorwiegend offenen Fragen am Gesprächsanfang
zunehmend geschlossene Fragen. Auf diesem Weg erfolgt schließlich
die thematische Eingrenzung. Dazwischen können direktive
Fragen eingeschaltet werden, die sich zur Vertiefung bestimmter Punkte
eignen. ("Können Sie mir noch etwas genauer schildern, wie der erste
Anfall abgelaufen ist?").
Der Arzt sollte die Erzähltendenzen
des
Patienten möglichst vorhersehen. Sie werden einerseits durch die Thematik
und ihre subjektive Wichtigkeit für den Patienten, andererseits durch
seine Persönlichkeitsstruktur und seine Eigenheiten bestimmt. Wenn
lebensgeschichtliche Daten des Patienten zum Gesprächsthema werden
sollen, muss dafür auch genügend Zeit zur Verfügung stehen.
Ein besonderes Problem kann der sogenannte
Dauerredner
darstellen.
Um hier intervenieren zu können, muss der Arzt klären,
warum
der
Patient sich so verhält. Hierfür gibt es im wesentlichen 2 Gründe:
Manche Patienten neigen von Natur aus zum assoziativen Reden (s. Seite
74  ).
Das heißt, sie haben Schwierigkeiten thematisch bei der Stange zu
bleiben, und sprechen je nach augenblicklichem Einfall und Stichwort immer
weiter. In diesem Fall ist eine Intervention durch direkte und geschlossene
Fragen meistens relativ gut möglich. ).
Das heißt, sie haben Schwierigkeiten thematisch bei der Stange zu
bleiben, und sprechen je nach augenblicklichem Einfall und Stichwort immer
weiter. In diesem Fall ist eine Intervention durch direkte und geschlossene
Fragen meistens relativ gut möglich.
Problematischer ist der Dauerredner, der
sein Thema weitschweifig immer weiter von neuem wiederholt. Hinter diesem
Verhalten verbirgt sich oft die Furcht, nicht verstanden zu werden. Der
Patient bemüht sich daher, durch immer neue Wiederholungen Verständnis
zu finden. In diesem Fall empfiehlt sich folgende Interventionsmöglichkeit:
Zunächst sollte dem Patienten eindeutig signalisiert werden, dass
man sein Anliegen verstanden hat. Dies kann dadurch geschehen, dass man
ihm dies verbal klarzumachen versucht ("Ich bin sicher, dass ich Ihr Problem
jetzt völlig richtig sehe"), dass er durch Gegenfragen den Eindruck
gewinnt, verstanden worden zu sein, oder dass sein Anliegen in Form einer
Echofrage ("Diese Leibschmerzen treten immer nur dann auf, wenn Sie Hülsenfrüchte
gegessen haben?") angenommen wird. Eine andere Möglichkeit besteht
darin, möglichst früh einen Punkt herauszugreifen und ins Detail
zu gehen, weil in der "Tiefe" meist weniger Gesprächssubstanz vorhanden
ist als in der Breite und Länge.
Dass aktives Zuhören zu den
wichtigsten und schwierigsten Fähigkeiten der Gesprächsführung
gehört, wurde ausführlich dargelegt (s. Kap. "Aktives Zuhören"  ).
Die Kunst des aktiven Zuhörens besteht darin, nicht nur zu erfassen,
was
der
Gesprächspartner mitteilt, sondern auch das Wie
der Mitteilung
und das Nicht-Mitgeteilte. MEERWEIN weist darauf hin, dass sich
der Arzt auch beim Zuhören Fragen stellen sollte, die
ihn selbst
betreffen: ).
Die Kunst des aktiven Zuhörens besteht darin, nicht nur zu erfassen,
was
der
Gesprächspartner mitteilt, sondern auch das Wie
der Mitteilung
und das Nicht-Mitgeteilte. MEERWEIN weist darauf hin, dass sich
der Arzt auch beim Zuhören Fragen stellen sollte, die
ihn selbst
betreffen:
-
In welche Stimmung versetzt mich der Kranke?
-
Spreche ich zu viel, zu wenig, zu rasch?
-
Fühle ich mich dem Kranken gegenüber
frei oder gehemmt?
-
Wünsche ich selbst, den Kranken wiederzusehen,
oder hoffe ich, dass er nicht mehr erscheint?
Mit anderen Worten, der Arzt muss nicht nur
in der Lage sein, während des Gesprächs dem Patienten zuzuhören,
sondern auch sich selbst.
Die Gesprächsführung kann sich
nicht nur auf Zuhören und Fragen beschränken. Es wird immer wieder
notwendig sein, dass der Arzt im Gespräch interveniert. Ein Grund
zur Intervention kann sein, dass sich das Gesprächsthema unerwünscht
entwickelt oder der Gesprächsverlauf aussichtslos erscheint. Hier
kann es hilfreich sein, eine neue attraktive Thematik in das Gespräch
einzuführen, um so zu einem neuen interaktiven Muster zu kommen.
Ein weiterer Grund zur Intervention kann
aufkommende Angst beim Patienten sein (s. Kapitel "Gespräche
gegen die Angst"  ). ).
Schweigen eines Patienten kann ein
deutliches Widerstandssymptom sein, das ebenfalls der Intervention
bedarf. Zunächst muss aber geklärt werden, ob das Schweigen des
Patienten tatsächlich Abwehrcharakter besitzt, d.h. als Gesprächsblockade
bzw. als "Verschweigen" zu interpretieren ist, oder ob es sich um eine
Entscheidungs- bzw. Verarbeitungspause im Gespräch handelt (s. "Die
Pause im Gespräch"  ). ).
Wird aus dem "Krankheitsangebot" und dem
bisherigen Gesprächsverlauf deutlich, dass hinter der körperlichen
Symptomatik eine Konfliktsituation steht, so dienen bestimmte Schlüsselfragen
der
Aufdeckung des Problems. Dabei ist von der Grundtatsache auszugehen, dass
eine spontane Konfliktdarstellung und Bearbeitung im üblichen
ärztlichen Gespräch viel zu kurz kommt. Die Gründe dafür
sind darin zu sehen, dass sowohl das Konfliktbewusstsein von Patienten,
als auch die Bereitschaft von Ärzten, auf Konflikte einzugehen, gering
sind. Untersuchungen an der Heidelberger psychosomatischen Klinik ergaben,
dass von 100 dieser Klinik zugewiesenen Kranken nur 2- 5 ein echtes Bewusstsein
ihrer Konflikte entwickelt hatten. (DE BOOR und KÜNZLER). Auf der
anderen Seite hat GUYOTAT in seiner Abhandlung "Praktischer Arzt und Patientenangst"
zeigen können, dass von 75 Ärzten nur 10 auf die Konflikte ihrer
Patienten aktiv eingehen.
Eine wichtige Schlüsselfrage zum Bewusstmachen
innerer
Konflikte
ist
es, den Patienten zu fragen, welches er selbst
als die Gründe
seiner Krankheit ansieht. VON WEIZSÄCKER formulierte diese Frage folgendermaßen:
"Was halten Sie selbst für die Ursache Ihrer Krankheit?". MEERWEIN
empfiehlt folgende Fragestellung: "Warum glauben Sie selbst denn, dass
Sie krank sind?". Eine weitere Hilfe kann darin bestehen, den Patienten
nach den eigenen Behandlungsvorschlägen für seine Krankheit zu
fragen.
Wichtig kann es auch sein, nachzufragen,
wenn die Darstellung des Kranken "Lücken und Schäden" (FREUD)
aufweist. FREUD weist darauf hin, man müsse "hinter diesen schwachen
Stellen den Zugang zu dem Material der tieferen Schichten suchen". Solche
Lücken und Auslassungen können beispielsweise bestimmte Personen
aus dem Lebenskreis des Patienten oder sein Sexualleben betreffen.
Es ist ein unter Umständen verhängnisvoller
Fehler,
sich
abzeichnende Konflikte zu früh anzusprechen und die körperliche
Symptomatik zu früh zu deuten. Der Kranke kommt in der Regel weder
mit dem echten Bewusstsein innerer Konflikte zum Arzt noch mit der Bereitschaft,
Konflikte im Gespräch zu bewältigen. Bei einer Umfrage (DELAY
und PICHOT) antworteten Patienten auf die Frage "Würden Sie selbst
mit Ihrem Arzt über Ihre persönlichen Probleme sprechen, wenn
diese nichts mit Ihrem Gesundheitszustand zu tun haben?" in 73% mit "Nein"
und nur in 22% mit "Ja".
Die Grundregel der Strukturierung und
des
Eingreifens im ärztlichen Gespräch bringt MEERWEIN auf folgende
Formel: "Alle diese Hinweise auf Möglichkeiten des Eingreifens in
den Ablauf des Gesprächs dürfen jedoch nicht vom Grundsatz wegführen,
dass im ärztlichen Gespräch vor allem die Assoziationen des Kranken
und nicht die Fragen des Arztes dessen Gang bestimmen. Die Fragen und Interventionen
des Arztes gehen lediglich darauf aus, dann, wenn Rationalisierungen, Auslassungen,
Widersprüche, Äußerungen von Angst und Abwehr, widerständiges
Verhalten gegenüber dem Arzt und ähnliche Verhaltensweisen die
Entwicklung des Gespräches prägen oder beeinträchtigen,
diese Schwierigkeit in ihrem Wesen zu erkennen und dem erweiterten Krankheitsverständnis
nutzbar zu machen."
Der letzte Schritt des ärztlichen
Interviews ist die Diagnose und gegebenenfalls die Deutung. In
der Deutung wird die "Bedeutung" des Krankheitsgeschehens angesprochen.
Von HOFSTÄTTER stammt die Formulierung: "Deuten heißt, Bedeutung
verleihen." In der Deutung "artikuliert sich die Krankheit nicht als ein
bloßes körperliches Phänomen, sondern als eine mitmenschliche
Krise, eben als Konflikt. Ist sie zutreffend und für den Kranken in
der vorgebrachten Form annehmbar, so führt sie zur Einsicht und zum
Gewinn" (MEERWEIN). Die Deutung erlaubt es, das Beunruhigende und Ungewisse
aufzuzeigen und in Worte zu fassen. Dadurch wird Angst abgebaut, "weil
wir darüber, wofür wir Worte haben, auch schon hinaus sind" (NIETZSCHE).
Diagnosen zu stellen kann schwierig
sein, eine Deutung zu geben, ist meist noch schwieriger. MEERWEIN
nennt in seiner Monographie "Das ärztliche Gespräch" eine Reihe
von Regeln, die für jedes Gespräch zwischen Arzt und Patient
gelten, in dem nicht nur eine Diagnose sondern die Deutung der Krankheit
gefordert
ist:
-
Die Deutung soll aus den von Patienten selbst
gegebenen
Angaben ableitbar sein. Dementsprechend soll sie in der Sprache
des
Patienten und nicht im Fachjargon erfolgen.
-
Deutungen, die den Patienten unter Umständen
kränken
können,
sind zu vermeiden.
-
Die Deutung äußerer Konflikte
muss
der Deutung innerer Konflikte vorangehen. Im ärztlichen Gespräch
kommt der innere Konflikt in der Regel nicht zur Verbalisierung, wenn er
nicht vom Kranken selbst zum Ausdruck gebracht wird.
-
Die Deutung bildet die Leistung des
Arztes, mit der er den Kranken für dessen Gesprächsbereitschaft
entschädigt. Sie fördert und festigt das Selbstverständnis
des Kranken. Durch sie fühlt sich der Kranke verstanden und unterstützt.
Darin liegt ihre therapeutische Funktion.
Linus
Geisler: Arzt und Patient - Begegnung im Gespräch. 3. erw. Auflage,
Frankfurt a. Main, 1992
©
Pharma Verlag Frankfurt
Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de
|