|
Linus
Geisler: INNERE MEDIZIN © 1969/1999 W. Kohlhammer Verlag, Stuttgart
Berlin Köln
|
| 2.3.8.2
Herzinfarkt |
_____ |
|
|
| Definition: Ein Herzinfarkt
ist eine akute Myokardnekrose durch Koronarthrombose bei stenosierender
Herzgefäßerkrankung. |
|
|
|
 |
|
|
| Die koronare Herzkrankheit
ist neben den malignen Tumoren die häufigste Todesursache in den Industrienationen.
Die Mehrzahl der Infarkte ereignet sich im 5.-6. Lebensjahrzehnt, doch
werden zunehmend jüngere Männer betroffen. Männer erkranken
drei- bis fünfmal häufiger am Infarkt als Frauen, die zudem
aufgrund der möglichen Schutzwirkung der weiblichen Sexualhormone
vor der Menopause weitgehend von Herzinfarkten verschont bleiben. Der Anteil
der Frauen an den Herzinfarkten nimmt ebenfalls zu. In der Bundesrepublik
Deutschland sterben jährlich rund 140 000 Menschen an einem Herzinfarkt
bei einem geschätzten Anteil von ca. 600 000 Koronarkranken. |
|
Vorkommen
und
Häufigkeit |
| Betroffen ist nahezu ausschließlich
der linke, gegenüber Sauerstoffmangel empfindlichere Ventrikel, wobei
Vorder-
und Hinterwandinfarkte etwa gleich häufig sind. Das Kammerseptum
kann mitbetroffen sein (s. Abb. 17). Sehr selten sind Infarkte des rechten
Herzens. Über 90% aller Herzinfarkte entstehen auf dem Boden einer
Arteriosklerose der Herzkranzgefäße (Koronarsklerose). |
|
Pathologisch-
anatomische Grundlagen |
|
|
Abb. 17: Myokardschwiele
(hellrot) nach Herzinfarkt
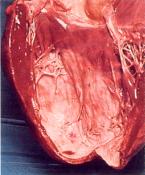 |
|
Abb.
17 |
|
|
Wie die Arteriosklerose
in anderen Gefäßabschnitten, so ist auch die Koronarsklerose
als eine von der Gefäßintima ausgehende Arterienerkrankung
gekennzeichnet. Diese führt zur Wandverhärtung (Sklerose) und
-verdickung (Atheromatose) und dadurch zu einer Lumeneinengung, wobei Eiweiße,
Lipide und später auch Kalksalze eingelagert werden.
An aufgebrochenen arteriosklerotischen
Intimaherden entstehen Abscheidungsthromben, die zum akuten Verschluss
eines Herzkranzgefäßes führen können (s. Abb. 18).
Die im Versorgungsgebiet des verschlossenen Koronararterienasts liegenden
Myokardbezirke sterben dann innerhalb weniger Mihuten ab. Wahrscheinlich
spielen häufiger als bisher angenommen die sog. Koronarspasmen eine
Rolle. Sie betreffen jedoch meistens bereits geschädigte Herzkranzgefäße.
Die Koronarsklerose beginnt sich bereits im dritten Lebensjahrzehnt zu
entwickeln. Die Hälfte aller fünfzigjährigen Menschen weist
mehr oder minder ausgeprägte koronarsklerotische Veränderungen
auf, aus denen allerdings in einem weit geringeren Prozentsatz ein Herzinfarkt
resultiert. |
|
|
Abb. 18: Koronarthrombose
bei frischem Herzinfarkt
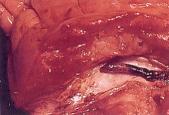 |
|
Abb.
18 |
|
|
Die
Einengung des Koronargefäßlumens führt zu einem Missverhältnis
zwischen Bedarf und Angebot an Sauerstoff und Substraten im Herzmuskel.
Der Herzinfarkt stellt den irreversiblen Folgezustand einer hochgradigen
akuten Koronarinsuffizienz bei Koronarsklerose dar.
Die Risikofaktoren
der koronaren Herzkrankheit und deren wechselseitige Potenzierung sind:
Hypertonie
Nikotinabusus
Diabetes mellitus
Fettstoffwechselstörungen
Hyperurikämie
Adipositas
psycho-sozialer Stress. |
|
Pathophysiologie |
| Das Herzkrankzgefäßsystem
kann röntgenologisch durch Injektion eines Kontrastmittels in das
Lumen der Koronararterien dargestellt werden (Koronarographie).
Der Nachweis einer sog. Ein-, Zwei- -oder Dreigefäßerkrankung
bestimmt das therapeutische Vorgehen (z.B. medikamentöse Therapie
und/oder Bypass-Operation, PTCA) und ermöglicht ferner eine prognostische
Aussage. Im Rahmen der Koronarographie kann mittels Kontrastmittelinjektion
auch der linke Ventrikel röntgenologisch (Laevokardiographie) dargestellt
und beurteilt werden, ob sich die linke Kammer normal kontrahiert, ob infarktbedingt
minderbewegliche (hypokinetische) Wandabschnitte, thrombotische Wandauflagerungen
oder ein Herzwandaneurysma vorliegen. |
|
Diagnose |
Leitsymptom des Herzinfarkts
ist der akut einsetzende, häufig in den linken Arm, zum Hals,
Unterkiefer, Rücken oder Oberbauch ausstrahlende retrosternale
Herzschmerz.
Er fehlt nur in 4% aller
Fälle (stummer Infarkt) und wird als schnürend ("eiserner Reifen
um die Brust"), würgend oder brennend beschrieben. Der Herzschmerz
kann alle Schweregrade bis zum unerträglichen Vernichtungsschmerz
mit Todesangst aufweisen. Meist klingen die Schmerzen nach 1-3 Tagen ab. |
|
Klinisches
Bild |
|
|
| Merke: Blässe,
Unruhe, kalter Schweiß, fadenförmiger Puls, kalte, zyanotische
Akren und ein Blutdruckabfall mit Verkleinerung der Amplitude (z.B. 80/65
mm Hg) sind Zeichen des kardiogenen Schocks, und ein absolutes Alarmsignal. |
|
|
|
 |
|
|
| Atemnot indiziert
die beginnende Insuffizienz des infarzierten linken Ventrikels sowie die
Entwicklung einer Lungenstauung, die bis zum Lungenödem führen
kann. Nach 1-2 Tagen entwickeln sich bei 30-40 % der Patienten Temperaturen
zwischen 38-39,5° C und eine Leukozytose von 10 000-20 000/mm3.
Sie sind, ebenso wie die BKS-Beschleunigung, Folge der Resorption
der Myokardnekrose und Ausdruck der Auseinandersetzung des Körpers
mit dem nekrotisierten Herzmuskel. Häufig tritt auch eine vorübergehende
mäßige Hyperglykämie, seltener eine Glukosurie auf.
Herzrhythmusstörungen sind bei 80-90% aller Infarkte innerhalb der
ersten 72 Stunden nachweisbar. In der Frühphase des Herzinfarktes
bilden insbesondere Kammertachykardien mit Übergang in Kammerflimmern
eine enorme Gefährdung. Es kann aber auch, insbesondere bei Herzhinterwandinfarkten,
zu bedrohlichen bradykarden Rhythmusstörungen kommen. Es wird geschätzt,
dass mindestens 30% der Infarktfälle die Klinik überhaupt nicht
lebend erreichen, sondern innerhalb der ersten Stunde an Rhythmusstörungen
versterben. Die frühestmögliche intensivmedizinische Behandlung
des akuten Herzinfarktes ist daher für die Prognose absolut entscheidend. |
|
|
Fallbeispiel 5: (akuter
Vorderwandinfarkt bei mehrfachen koronaren Risikofaktoren)
Der 53-jährige Verwaltungsangestellte
leidet seit Jahren an einer mäßigen, medikamentös nur unzulänglich
behandelten arteriellen Hypertonie mit durchschnittlichen RR-Werten um
160/100 mmHg. Sein LDL-Cholesterin ist auf 195 mg% erhöht. Er ist
deutlich übergewichtig, raucht 15-20 Zigaretten täglich und betreibt
keinen Sport. Vor einem halben Jahr wurde er bei der Beförderung übergangen,
eine Kränkung, die er in sich "hineinfrisst". Seit einigen Tagen spürt
er beim Treppensteigen einen leichten Druck hinter dem Brustbein, der allerdings
bei Stehenbleiben sofort wieder verschwindet. Am Morgen des Aufnahmetages
hilft er, das Auto des Nachbarn, das nicht anspringt, anzuschieben. Danach
fühlt er sich "fix und fertig". Zwanzig Minuten später hat er
das Gefühl, daß eine Zentnerlast seinen Brustkorb zusammenschnürt.
Hinter dem Brustbein beginnt sich ein brennender Schmerz auszubreiten,
der bis in den linken Arm und beidseits in den Unterkiefer ausstrahlt.
Schweiß bricht am ganzen Körper aus, es tritt Brechreiz auf,
später auch Erbrechen. Der Patient legt sich aufs Sofa, ohne daß
dies Erleichterung bringt. Der herbeigerufene Notarzt stellt einen fadenförmigen
Puls und einen eben messbaren Blutdruck um 100/85 mm Hg fest. Zwei Hübe
Nitro-Spray bringen keine Erleichterung. In der Notaufnahme des nächstgelegenen
Krankenhauses zeigt das abgeleitete EKG massive ST-Streckenhebungen in
den Brustwandableitungen von V2 bis V6 im Sinne eines ausgedehnten frischen
Vorderwandinfarktes. Der Patient wird plötzlich bewusstlos. Auf dem
Monitor ist Kammerflimmern als Ursache festzustellen. Er wird defibrilliert,
intubiert und erhält Suprarenin, wonach das Kammerflimmern sistiert.
Die weitere Behandlung auf der Intensivstation verläuft ohne Komplikationen. |
|
Fallbeispiel
5
 |
|
|
| nach oben |
 |
|
|
|
|
Abb.
19: Symptome beim Herzinfarkt

|
|
Abb.
19 |
|
|
| Die Sicherung der Diagnose
erfolgt durch die typischen EKG-Veränderungen, die in über 90%
nachweisbar sind (s. Abb. 20), und den Anstieg bestimmter Enzyme
(CK, SGOT, SGPT, LDH) im Blut, die aus dem zerstörten Muskelgewebe
in großen Mengen frei werden. Zuerst, bereits wenige Stunden nach
dem Infarktereignis, ist ein Anstieg der CK zu verzeichnen (s. Abb. 21).
Der CK-Anstieg ist jedoch nicht beweisend für einen Herzinfarkt, da
das Enzym auch in der Skelettmuskulatur vorkommt. CK-Anstiege können
daher auch durch Läsionen der Muskulatur, u.a. durch i. m.-Injektionen
bedingt sein. Zuverlässiger, aber ebenfalls nicht absolut spezifisch,
ist der Nachweis erhöhter CK-MB-Werte. Ein Anstieg der CK-MB auf mehr
als 10% der Gesamt-CK ist für einen Herzinfarkt weitgehend spezifisch.
Das Ausmaß des CK-Anstiegs kann als Hinweis auf das Ausmaß
der Gewebsnekrose gewertet werden. Am spätesten steigt die LDH an.
Als neue spezifische Diagnosemöglichkeit zeichnet sich die Bestimmung
von Troponin T im Serum ab, das beim Zerfall von Herzmuskelgewebe freigesetzt
wird. |
|
Diagnose
und
Differentialdiagnose |
| Infarktähnliche
Bilder können auftreten bei einer Lungenembolie, Pleuritis, Perikarditis,
Spontanpneumothorax, bei einreißenden Aortenaneurysmen und akuten
Oberbaucherkrankungen. Dies erklärt, dass der Herzinfarkt andererseits
unerkannt verlaufen kann und dann als Oberbauchkolik, Pleuritis oder Interkostalneuralgie
fehlgedeutet wird. |
| Funktionelle Herzbeschwerden,
die nicht auf einer organischen Herzerkrankung beruhen (s. Kapitel 4 Vegetative
Regulationsstörungen), sind sehr häufig und unterscheiden sich
wie folgt von echten Stenokardien. Meist sind jüngere Menschen betroffen,
und die Beschwerden werden häufig sehr dramatisch geschildert. Die
Patienten klagen über "Herzstiche" oder stundenlang anhaltende, links
im Brustkorb - nicht retrosternal - lokalisierte Missempfindungen, die
in Ruhe oder während psychischer Belastungssituationen auftreten,
sich bei körperlicher Anstrengung eher verringern und auf Nitrate
nicht überzeugend ansprechen. Die Symptomatik ist oft mit Angst verbunden.
Die Abgrenzung von funktionellen Herzbeschwerden gegenüber einer echten
Koronarinsuffizienz kann in Einzelfällen allerdings schwierig sein. |
|
|
Abb. 20: Typischer
EKG-Verlauf im Rahmen eines Herzinfarkts
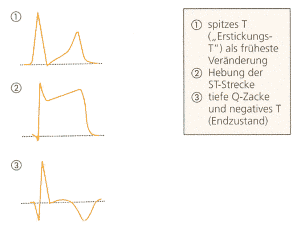 |
|
Abb.
20 |
|
|
Abb. 21: Verhalten
der Enzyme (CPK, CK-MB, GOT, HBDH und LDH) im Serum bei frischem Herzinfarkt
(nach Merz)
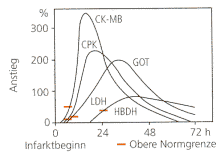 |
|
Abb.
21 |
|
|
Folgende Therapiemaßnahmen
sind beim frischen Herzinfarkt erforderlich:
| |
Absolute Bettruhe:
In der Regel Überwachung
und Therapie zunächst für 1-3 Tage auf der Intensivstation. Der
Zeitpunkt der Mobilisation unter krankengymnastischer Mithilfe muss individuell
festgelegt werden. Er ist abhängig von der Schwere des Infarktes,
vom Lebensalter und den Komplikationen. Die Gesamtdauer der stationären
Behandlung beträgt 2-4 Wochen. |
| |
Intensive Schmerzbekämpfung:
Gabe von starken Analgetika
(Opiate) und Sedierung des Patienten (z.B. Diazepam). |
| |
Antikoagulantientherapie:
Initialdosis für Heparin
ca. 20 000-25 000 IE/die im Perfusor. Später Umsetzen auf Cumarine
(z.B. Marcumar®) oder Acetylsalicylsäure (100 mg/die). Da ca.
90% der akuten Herzinfarkte auf einer Koronarthrombose beruhen, sollte
bei nicht länger als 3-6 Stunden zurückliegendem akutem Ereignis
immer eine Lysetherapie durchgeführt werden. Hierbei werden über
60 Minuten 1,5 Millionen IE Strepetokinase als i. v.-Infusion verabreicht.
Damit gelingt es in ca. 50% der Fälle, das durch einen akuten Thrombus
verschlossene Herzkranzgefäß teilweise oder ganz zu eröffnen.
Mit der gentechnologisch gewonnenen körpereigenen Substanz t-PA (tissue
plasminogen activator = Gewebeplasminogen-Aktivator) können Thromben
in den Koronargefäßen in einem noch etwas höheren Prozentsatz
aufgelöst werden. Diese Behandlung ist allerdings sehr teuer. Ebenfalls
zur Lysetherapie wird acylierter Streptokinase-Plasminogen-Aktivatorkomplex
(APSAC) in Form einer Bolus-Injektion gegeben. |
| |
PTCA:
Die mechanische Aufdehnung
thrombotisch verschlossener Koronararterien mittels Ballondilatation beim
frischen Infarkt ist der Lysetherapie wahrscheinlich noch etwas überlegen,
jedoch bislang nur Spezialabteilungen vorbehalten. |
| |
Sauerstofftherapie:
2-4 l/min durch die Nasensonde. |
| |
Nitrate:
z.B. Glyzeroltrinitrat 3-6
mg/h i. v., später orale Nitrattherapie. |
| |
Lidocain-Infusion:
Zur Prophylaxe des Kammerflimmerns
während
der ersten 2-3 Tage nach dem Ereignis; initial 100 mg i. v., anschließend
Infusion von 3 mg/min. |
| |
Beta-Rezeptorenblocker:
Der frühzeitige Einsatz
von Beta-Rezeptorenblockern senkt die Reinfarktrate. Er ist kontraindiziert
bei Bradykardie, niedrigem Blutdruck und bei Herzinsuffizienz. |
| |
Bei Herzinsuffizienz:
Nitrate, Digitalis, Dobutamin-Infusion,
ACE-Hemmer. ACE-Hemmer verbessern vor allem bei großen Infarkten
eindeutig die Langzeitprognose. |
| |
Bei kardiogenem Schock:
Schockbehandlung. |
| |
Bei Kreislaufstillstand:
Reanimation. Anschließend
Defibrillation bei Kammerflimmern bzw. Schrittmacher bei Asystolie oder
AV-Block. |
|
|
Therapie |
|
|
| Die Ernährung soll
zunächst flüssig, salz-, kalorien-, und fettarm sein. Milde Stuhlgangregelung
ist sinnvoll. Die krankengymnastische Mobilisierung trägt auch zur
Stabilisierung des Selbstwertgefühls bei, das gerade bei zuvor sehr
dynamischen Patienten häufig stark erschüttert ist. |
|
Ernährung |
|
|
Übersicht 15: Grundzüge
der Behandlung des akuten Herzinfarkts
Basistherapie
Schmerzbekämpfung,
Sedierung, strenge Bettruhe,
Lysebehandlung,
sofern keine Kontraindikation besteht,
Antikoagulantien,
Sauerstoff,
Nitrate,
Lidocain,
Beta-Rezeptorenblocker.
Im Bedarfsfall
Nitrate, Dobutrex,
ACE-Hemmer (Herzinsuffizienz),
Defibrillation (Kammerflimmern),
(passagerer) Schrittmacher
bei bradykarden Rhythmusstörungen,
PTCA. |
|
|
|
Übersicht
15 |
|
|
| nach oben |
 |
|
|
|
|
| Das Hauptziel der
Pflege besteht darin, vom Infarktpatienten jede inadäquate physische
und psychische Belastung fernzuhalten und ihn - angepaßt an den
Krankheitsverlauf - allmählich zu mobilisieren. Ein vernünftiger
Mittelweg zwischen Schonung und Aktivierung dient auch der Wiederherstellung
des Selbstvertrauens des Patienten, für die der Herzinfarkt meistens
einen dramatischen Lebenseinschnitt darstellt. Infarktpatienten sind prinzipiell
ständig, vor allem in den ersten Infarkttagen, durch zum Teil lebensbedrohlichen
Komplikationen gefährdet. Deren frühzeitige Erkennung ist eine
wichtige pflegerische Aufgabe (s. Übersicht 16). |
|

Pflegerische
Besonderheiten |
|
|
Übersicht 16: Alarmsymptome
bei akutem Herzinfarkt, die eine sofortige ärztliche Intervention
erfordern
Fadenförmiger
oder fehlender Puls, Schweißausbruch, RR systolisch unter 100 mm
Hg: Schock!
Erneute Herzschmerzen:
Reinfarkt!
Atemnot oder Atemfrequenz
> 25/min: Linksherzversagen, Lungenembolie.
Plötzliche
Extremitätenschmerzen, Lähmungserscheinungen: arterielle Embolie.
Pulsfrequenz <
40/min: bradykarde Herzrhythmusstörungen.
Pulsfrequenz > 150/min,
Arrhythmie: bedrohliche tachykarde Rhythmusstörungen.
Kurzfristige Ohnmachten:
Adams-Stokes-Anfall, aber auch Kammertachykardien. |
|
|
|
Übersicht
16 |
|
|
Übersicht 17:
Pflegeschwerpunkte bei Herzinfarkt
Beobachtung und Überwachung
engmaschige Vitalzeichenkontrolle
ZVD-Messung
Flüssigkeitsbilanzierung
Temperaturkontrolle
Kontrolle der Bewusstseinslage
Schmerzen
Haut (Farbe, Schweißbildung)
seelisches Befinden.
Pflegerische Maßnahmen
strenge Bettruhe
in den ersten Tagen (Tag 1-3 Intensivstation),
danach stufenweise
Mobilisation nach Plan.
Fernhalten aller
psychischen und physischen Belastungen (erhöhter O2-Bedarf).
Lagerung mit leicht
erhöhtem Oberkörper, im Schock Flachlagerung.
Leicht verdauliche,
kalorienarme Ernährung. Cave: übermäßige Flüssigkeitszufuhr!
Obstipationsprophylaxe;
Patient darf beim Stuhlgang nicht pressen.
Pneumonieprophylaxe
(jedoch kein Abklatschen),
Sitzen und Aufstehen
nur mit Antithrombosestrümpfen,
psychische Zuwendung
(häufig verletztes Selbstwertgefühl). |
|
|
|
Übersicht
17 |
|
|
| Die Akutsterblichkeit des
Herzinfarkts hat sich durch die modernen Behandlungsmaßnahmen, insbesondere
die Lysetherapie und die PTCA, in den letzten Jahren erheblich verbessert
und liegt heute bei 10% im Gegensatz zu 25% früher. |
|
Prognose |
|
|
Übersicht 18:
Todesursachen beim Herzinfarkt
1. Kardiogener Schock
2. Rhythmusstörungen:
Kammerflimmern, Asystolie, AV-Block
3. Akutes Linksherzversagen,
Lungenödem
4. Lungenembolie (Venenthrombose)
5. Herzwandruptur
(Herzbeuteltamponade). |
|
|
|
Übersicht
18 |
|
|
| Ist der Herzmuskel von größeren
oder kleineren Infarktnarben durchsetzt, nimmt die Anzahl der kontraktilen
Elemente ab, und es kommt zur chronischen Herzinsuffizienz. Im Bereich
einer Infarktnarbe kann sich ein Herzwandaneurysma ausbilden, an
dem sich Thromben ablagern und in den großen Kreislauf embolisiert
werden können. |
|
Folgen |
Die Wiederaufnahme beruflicher
Arbeit gelingt bei 60-70% der Patienten etwa 3-6 Monate nach dem Herzinfarkt.
Sie sollte durch Rehabilitationsmaßnahmen in Form eines sog. Anschlussheilverfahrens
angestrebt werden.
Eine individuell angemessene
berufliche Tätigkeit nach dem Herzinfarkt ist auf die Dauer günstiger
als Untätigkeit, die psychologisch und sozioökonomisch für
den Patienten und seine Familie zu einer erheblichen Belastung werden kann. |
|
Rehabilitation |
| Die Prophylaxe der koronaren
Herzkrankheit besteht in erster Linie in der Ausschaltung bzw. Behandlung
der bekannten Risikofaktoren. Es ist gesichert, dass durch eine Langzeitbehandlung
mit Beta-Rezeptorenblockern die Häufigkeit von Rezidivinfarkten (Sekundärprävention)
und die Zahl der plötzlichen Todesfälle reduziert werden kann. |
|
Prophylaxe |
|
|
Übersicht 19: Checkliste
Herzinfarkt
| |
Bedeutung: wichtigste
Herzerkrankung des Erwachsenen. |
| |
Definition: akute
Myokardnekrose durch Koronarthrombose bei stenosierender Herzgefäßerkrankung. |
| |
Vorkommen: vor allem
im 5.-6. Lebensjahrzehnt. Männer : Frauen = 5 : 1. |
| |
Leitsymptome: ausstrahlender,
länger als 30 Minuten anhaltender retrosternaler Schmerz, Schocksymptomatik,
Atemnot. |
| |
Diagnose: EKG, CK-
(CK-MB-)Erhöhung im Serum |
| |
Therapie: absolute
Bettruhe, Schmerzbekämpfung und Sedierung. Antikoagulantien- bzw.
Lyse-Behandlung, evtl. PTCA. Prophylaxe von Rhythmusstörungen. Notfalls:
Behandlung der Herzinsuffizienz, Schockbekämpfung, Reanimation inklusive
Elektrotherapie. |
| |
Letalität: 10-15%. |
| |
Pflegerisch wichtig:
Fernhalten von physischer und psychischer Belastung. Erkennen von Schocksymptomen
und Rhythmusstörungen. Schonende, aber gezielte Mobilisierung, Stabilisierung
des Selbstvertrauens. |
|
|
|
|
Übersicht
19 |
| nach oben |
 |
| vorige Seite |
 |
| nächste Seite |
 |
|
|
Linus
Geisler: INNERE MEDIZIN. 17. vollständig überarbeitete und erweiterte
Auflage, Stuttgart Berlin Köln
|
| ©
1969/1999 W. Kohlhammer Verlag |
| Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de |
|
|