| 2.2.7
Herzkatheter |
|
_____ |
| 1929
hat der Chirurg WERNER F. FORSSMAN in Selbstversuchen erstmals Herzkatheterisierungen
beim Menschen vorgenommen. Die Arbeitsgruppe um COURNAND in Amerika hat
in den vierziger Jahren den Herzkatheter in die Klinik eingeführt.
Für die Entdeckung der Herzkatheteruntersuchung hat FORSSMANN 1956
gemeinsam mit A. F. COURNAND (USA) und D. W. RICHARDS (USA) den Nobelpreis
für Medizin erhalten. |
| Bei der Herzkatheteruntersuchung
wird von einer Ellenbeuge- oder Oberschenkelvene aus ein ca. 1 m langer
und 0,3 cm dicker, flexibler Spezialkatheter über die obere Hohlvene
in den rechten Vorhof, die rechte Kammer und über die Arteria pulmonalis
bis in die Lungengefäßperipherie vorgeschoben (sog. Rechtskatheter). |
|
Rechtskatheter |
| Es besteht aber auch die
Möglichkeit, mit einem kleinen, an der Katheterspitze angebrachten
Perforator die Vorhofscheidewand, das Septum, zu durchstoßen (sog.
transseptaler Herzkatheter) und den Katheter vom rechten über den
linken Vorhof in die linke Herzkammer einzuführen (sog. Linkskatheter).
Ebenso ist eine Sondierung des linken Herzens über einen retrograd
(rückläufig) von der Beinschlagader (Arteria femoralis) eingeführten
Katheter möglich. Die Herzkatheteruntersuchung wird in der Regel mit
einer Angiokardiographie (Koronarangiographie) verbunden. Mit dem
Herzkatheter können die einzelnen Herzhöhlen mechanisch ausgetastet
sowie Druck und Sauerstoffgehalt des Blutes in verschiedenen Herzabschnitten
gemessen werden. Des weiteren lassen sich mit Kontrastmitteln das Herz,
die großen Gefäße und die Koronarien darstellen. |
|
|
| Die Herzkatheteruntersuchung
ist erforderlich zur Abklärung angeborener und erworbener Herzfehler
und zur Stellung der Operationsindikation. Die Letalität
der Untersuchung liegt unter 0,1 %. Sie darf jedoch nur durchgeführt
werden, wenn der Patient (bei Minderjährigen die Erziehungsberechtigten)
nach Aufklärung über das Risiko eine schriftliche Einverständniserklärung
abgegeben hat. |
|
Indikationen |
|
|
Übersicht 6:
Vorbereitung zur Herzkatheteruntersuchung
Aufklärungsgespräch,
Einverständniserklärung,
Laborwerte (Na,
K, Blutbild, Quick, PTT, Blutgruppe),
Röntgenthorax,
EKG und Ergometrie,
Rasur der Zugangsstelle
(z.B. A. femoralis). |
|
|
|
Übersicht
6 |
|
|
| Die 1967 von GRANDJEAN eingeführte
Mikrokatheter-Methode stellt eine wertvolle, einfach zu handhabende Sondierungsmethode
des rechten Herzens und des Lungenkreislaufs dar, die auch ambulant oder
direkt am Patientenbett durchgeführt werden kann. Verwendet wird ein
0,85 mm dicker Plastikkatheter, der, über eine Armvene eingeführt,
passiv mit dem Blutstrom ins rechte Herz gelangt (sog. Einschwemmkatheter).
Die Nachteile der Methode liegen darin, dass eine Röntgenkontrolle
der Katheterlage, eine Angiokardiographie sowie die Sondierung des linken
Herzens nicht möglich sind. |
|
Mikrokatheter-Methode |
|
|
| 2.2.8
Zentraler Venendruck (ZVD) |
|
|
| Der ZVD ist eine insbesondere
für die Intensivmedizin wichtige Meßgröße zur Beurteilung
der zirkulierenden Blutmenge, der Herzleistungsfähigkeit und des Kreislaufverhaltens.
Die Messung erfolgt mit Hilfe einer Plastiksonde, deren Spitze durch eine
Armvene oder die V. subclavia bis in die obere Hohlvene vorgeschoben wird.
Der normale ZVD beträgt 5 cm H2O.
Bei Volumenmangel ist der ZVD erniedrigt, bei übermäßiger
Volumenzufuhr erhöht, ebenso bei Rechtsherzinsuffizienz, sofern bereits
im rechten Vorhof der Druck erhöht ist. Bei isolierter Linksherzinsuffizienz
ohne Lungenstauung ändert sich der ZVD nicht. Eine elektronische Messung
des ZVD ist möglich. |
Fehlermöglichkeiten
bei der ZVD-Messung sind:
falsche Katheterlage oder
Nullpunkteinstellung, Steigerung des Drucks im Brustkorb durch Pressatmung,
Überdruckbeatmung, Husten oder Unruhezustände. |
|
Fehlerquellen
bei
der ZVD-Messung |
|
|
| 2.2.9
Apparative Patientenüberwachung (Monitoring) |
|
|
| Bei jedem Schwerkranken,
insbesondere bei akuten Herz-Kreislauf-Erkrankungen, ist eine fortlaufende
apparative Registrierung lebenswichtiger Funktionen bzw. entsprechender
Messgrößen unerläßlich. Sie erfolgt mit sog. Monitoren.
Die überwachten lebenswichtigen Werte nennt man Vitalwerte, z.B. Körpertemperatur,
Atemtätigkeit, Blutdruck, Pulsfrequenz, EKG, EEG. Optische und/oder
akustische Alarmanlagen ermöglichen die Soforterkennung bedrohlicher
Abweichungen der Vitalwerte innerhalb bestimmter wählbarer Grenzen. |
|
Vitalwerte |
|
|
| nach oben |
 |
|
|
|
|
| 2.2.10 Echokardiographie |
|
|
| Bei der Echokardiographie
handelt es sich um eine unblutige, sehr aussagefähige Methode zur
Erfassung anatomischer Strukturen des Herzens mittels Reflexion von Ultraschall.
Mit Hilfe eines piezo-elektrischen Kristalls, dem sog. Transducer, werden
Schallwellen von 2,5-5 MHz erzeugt, die von Grenzflächen zwischen
Strukturen mit unterschiedlichem Schallwellenwiderstand teilweise reflektiert
werden. Der Schallkopf fungiert als Sender und Empfänger. Die Echokardiographie
hat als risikofreie, nicht belastende, jederzeit wiederholbare Methode
eine enorme Bedeutung erlangt, da mit ihr anatomische Veränderungen
und Funktionsstörungen des Herzens erfaßt werden können.
Sie eignet sich besonders gut zum Nachweis von Herzklappenfehlern, Perikardergüssen,
Veränderungen einzelner Herzabschnitte (Vorhöfe, Kammern, Septum)
und erlaubt weiterhin eine Beurteilung der Pumpleistung (Ventrikelfunktion)
des Herzens. Bei der eindimensionalen Untersuchungstechnik, der sog. M-Mode-Technik
werden die systolisch-diastolischen Bewegungen der betroffenen Strukturen
registriert. Das zweidimensionale Schnittverfahren erlaubt eine zweidimensionale
Echtzeitdarstellung des Herzens in verschiedenen Achsen (s. Abb. 7). |
|
Vorteile
der
Echokardiographie |
|
|
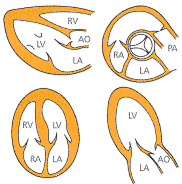
| Abb. 7: Zweidimensionale
Echokardiographie (2-D-Technik) in verschiedenen Schnittebenen. LA = li.
Vorhof, LV = li. Kammer, RA = re. Vorhof, RV = rechte Kammer, AO = Aorta,
PA = Pulmonalarterie
|
|
Abb.
7 |
|
|
| Mit der sog. farbkodierten
Doppler-Echokardiographie können Herzklappeninsuffizienzen, intrakardiale
Shunts sowie Änderungen der Flussrichtung und Geschwindigkeit des
Blutes innerhalb des Herzens quantitativ erfaßt werden. |
|
| Farbkodierte
Doppler- |
| Echokardiographie |
|
| Bei der transösophagealen
Echokardiographie (TEE) sind Schallquelle und -empfänger auf einem
Gastroskop angebracht. Die Untersuchung erfolgt über die Speiseröhre
und erlaubt eine verbesserte Erkennung von Thromben im linken Vorhof, endokarditischen
Veränderungen der Herzklappen oder der Dissektion eines Aortenaneurysmas. |
|
TEE |
|
|
| 2.2.11
Vorhofstimulation |
|
|
| Durch gezielte elektrische
Stimulation des Vorhofs mittels einer Schrittmachersonde kann die Funktion
des Sinusknotens überprüft werden. Des weiteren ist durch schnelle
Vorhofstimulation eine Behandlung bestimmter Rhythmusstörungen, wie
z.B. Vorhofflattern, möglich. |
|
|
| 2.2.12
Myokardszintigramm |
|
|
| Bei der Myokardszintigraphie
wird während körperlicher Belastung am Fahrradergometer intravenös
radioaktives Thallium (Thallium-201) injiziert, die Thalliumaufnahme in
der Herzmuskulatur wird szintigraphisch registriert. Die Methode eignet
sich gut zum Nachweis einer koronaren Herzkrankheit und ist für den
Patienten weitgehend risikofrei. Andererseits ist sie jedoch mit erheblichem
Zeit- und Materialaufwand verbunden und sehr teuer. Durch die intravenöse
Gabe von radioaktivem Technetium (Technetium-99) können Kontraktionsfähigkeit
und Auswurfleistung des linken Ventrikels bestimmt werden. Hauptindikationen
sind koronare Herzkrankheit, Myokardinfarkt und Bypass-Kontrolle. |
|
Vor- und Nachteile |