|
Linus
Geisler: INNERE MEDIZIN © 1969/1999 W. Kohlhammer Verlag, Stuttgart
Berlin Köln
|
| 2.3.11.2
Apoplexie |
|
_____ |
| Definition: Apoplexie
bedeutet ein neurologisches Defizit durch eine perakut bis subakut auftretende
Hirndurchblutungsstörung. Klinische Leitsymptome des voll ausgebildeten
Schlaganfalls sind plötzliche Bewusstseinsstörungen und (meist
halbseitige) Lähmungen. |
|
|
|
 |
|
|
In der Mehrzahl der Fälle
entwickelt sich auf der Basis einer Arteriosklerose der Hirngefäße
mit thrombischem Gefäßverschluss (ähnlich wie beim Herzinfarkt)
ein Hirninfarkt. Da die infarzierte Hirnpartie eine weiche Beschaffenheit
aufweist, spricht man auch von einer Hirnerweichung oder Enzephalomalazie.
Bei schwerer Arteriosklerose der Hirngefäße kann schon allein
durch einen Blutdruckabfall oder eine Minderdurchblutung bei Herzinsuffizienz
eine Enzephalomalazie zustande kommen.
In den übrigen Fällen
besteht entweder eine Massenblutung aus einem eingerissenen arteriosklerotischen
Hirngefäß, die sich besonders leicht bei einer bestehenden Hypertonie
entwickelt, oder eine Hirnembolie, deren häufigste Quelle Thromben
aus einem vergrößerten linken Vorhof sind. Die Massenblutung,
die auch Enzephalorrhagie genannt wird, hat die schlechteste Prognose.
Seltener sind Apoplexien
durch einen thrombotischen Verschluss einer Halsschlagader (Arteria carotis)
oder durch Einriss eines Hirngefäßaneurysmas, das zu einer Blutung
in die Liquorräume des Gehirns führt. Schlaganfälle mit
Blutung in den Liquorraum haben als klinische Leitsymptome Nackensteifigkeit
und blutigen Liquor. Das Krankheitsbild wird als Subarachnoidalblutung
bezeichnet. |
|
Ursachen |
| Bei der zerebralen Massenblutung
können die Patienten, scheinbar aus voller Gesundheit, plötzlich
bewusstlos zusammenbrechen. Auslösend wirken krisenhafte Blutdruckanstiege,
starkes Pressen beim Stuhlgang oder Wasserlassen, heftige Hustenattacken
oder das Heben schwerer Gegenstände. Führendes Symptom sind
Bewusstseinsstörungen bis zum tiefen Koma und die Hemiparese
(Halbseitenlähmung). Sie betrifft die der erkrankten Hirnhälfte
gegenüberliegende Körperseite, da die geschädigte Nervenbahn,
die sog. Pyramidenbahn, von der Hirnrinde der einen Seite im verlängerten
Rückenmark zur anderen Rückenmarkshälfte hinüberwechselt.
Im Gesicht fällt als Zeichen der zentralen Faszialislähmung
ein Hängen des Mundwinkels auf. Die Atmung ist schnarchend
oder blasend (sog. Tabakblasen). Die Augen weichen meist in Richtung
der der Körperlähmung entgegengesetzten Seite ab (sog. Déviation
conjuguée). Man sagt: "Der Patient sieht den Herd im Gehirn an."
Die Lähmungen sind zunächst schlaff. Beim Bewusstlosen
kann man die gelähmte Seite am Fehlen von Spontanbewegungen und am
herabgesetzten Muskeltonus erkennen. Beim Hochhaken fällt die gelähmte
Extremität schlagartig und nicht langsam herab. Erbrechen und Bradykardie
sind Zeichen eines gesteigerten Hirndrucks. Fieber kann zentral oder durch
eine begleitende Pneumonie bedingt sein. |
|
Klinisches
Bild |
| Während die Massenblutung
meist Hypertoniker um das 50. Lebensjahr betrifft, kommt der wesentlich
häufigere Hirninfarkt vorwiegend jenseits des 60. Lebensjahres vor.
Die Bewusstseinseintrübung ist geringer, sie beginnt meistens allmählich
und führt nicht immer zum Koma. Körpertemperatur und Blutdruck
sind normal. Oft findet man nur flüchtige, rezidivierende kleinere
Schlaganfälle, die dem eigentlichen Ereignis vorausgehen und als intermittierende
zerebrovaskuläre Insuffizienz bezeichnet werden. |
|
Vorkommen |
Je nach zeitlichem Verlauf
und vollständiger bzw. unvollständiger Rückbildung der Symptome
unterteilt man in:
| |
transitorisch-ischämische
Attacke (TIA); eine flüchtige Hirnischämie, deren Symptomatik
(neurologisches Defizit) sich spätestens innerhalb von 24 Stunden
zurückbildet und keine morphologischen Veränderungen hinterlässt; |
| |
prolongiertes reversibles
ischämisches neurologisches Defizit (PRIND) bzw. reversibles ischämisches
neurologisches Defizit (RIND); eine länger als 24 Std. anhaltende
neurologische Symptomatik, die sich nur langsam, schließlich aber
vollständig zurückbildet; |
| |
partiell reversible ischämische
neurologische Symptomatik (PRINS); progredient oder progressiv fortschreitend
sich entwickelnder Insult, charakterisiert durch neurologische Symptome
mit inkompletter oder fehlender Rückbildungstendenz; |
| |
persistierender kompletter
Hirninfarkt, gekennzeichnet durch eine neurologische Symptomatik, die sich
sehr inkomplett oder gar nicht zurückbildet bzw. zum Tode führt. |
|
|
Einteilung |
| Das Geschehen nimmt seinen
Ursprung in den Bereichen der verschiedenen Hirngefäße, wodurch
sich eine vielfältige klinische Symptomatik mit z.T. sehr unterschiedlichem
neurologischen Defizit ergibt. |
| Die Hirnembolie betrifft,
da häufig Herzklappenfehler die Ursache ist, jüngere Menschen.
Sie neigt zur Rezidivierung, eine Bewusstseinsstörung fehlt meistens,
die Ausfälle sind insgesamt geringer. |
|
Hirnembolie |
| Die Diagnose ist meist auf
Grund des klinischen Bildes zu stellen. In Zweifelsfällen helfen EEG,
Lumbalpunktion (blutiger Liquor bei Massenblutung) und röntgenologische
Gefäßdarstellung mit Kontrastmittel (Angiographie der Halsschlagadern)
weiter. Eine weitere wichtige Untersuchungsmethode ist die Computer-Tomografie
(CT). Als sog. nichtinvasive Methode erlaubt sie die Erfassung auch geringfügiger
Hirnläsionen wie Blutungen, Erweichungsherde, Tumoren oder Metastasen. |
|
| Diagnose
des |
| apoplektischen |
| Insults |
|
|
|
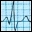
Fallbeispiel 6:
Die 74-jährige ehemalige
Bibliothekarin raucht, wie sie selbst sagt, "seit einem halben Jahrhundert"
20-25 Zigaretten täglich. Sie ist mäßig übergewichtig
und leidet an einer praktisch unbehandelten milden Hypertonie. Am Tag vor
der stationären Aufnahme fühlt sie sich morgens plötzlich
"taumelig", hat Probleme, beim Frühstück den Kaffeelöffel
sicher zu halten und starrt nach Angabe des Ehemannes für ein bis
zwei Minuten "wie ins Leere". Danach spricht sie für wenige Minuten
stockend und verwaschen. Der Mann führt sie zum Sofa, auf dem sie
sich eine halbe Stunde ausruht. Dann steht sie wieder auf, fühlt sich
völlig "normal", kann sich aber an die abgelaufene Attacke nicht richtig
erinnern. Am nächsten Morgen bricht sie auf der Toilette nach starkem
Pressen beim Stuhlgang zusammen. Der Ehemann findet sie mit hochrotem Gesicht
nicht ansprechbar auf dem Boden liegend, die Atmung ist "blasend", die
Augen sind nach links oben gewendet. Es gelingt ihm nicht, sie aufzurichten.
Der Notarzt stellt einen Blutdruck von 240/140 mm Hg und eine Lähmung
der rechten Körperhälfte fest. Die CT-Untersuchung des Schädels
in der Klinik ergibt eine linksseitige zerebrale Massenblutung. Diagnose:
nach einer TIA am Vortag jetzt linksseitige Hirnmassenblutung bei hypertensiver
Krise mit kompletter Hemiparese rechts und senso-motorischer Aphasie. |
|
Fallbeispiel
6
 |
|
|
Übersicht 22:
Therapie des apoplektischen Insults
| Atemwege freihalten,
Absaugen, evtl. Intubation und Beatmung. |
| Bei hypertensiver
Krise als Ursache Blutdruckabsenkung in den oberen Normbereich. |
| Therapie von ggf.
bestehenden Herzrhythmusstörungen und Herzinsuffizienz. |
| Infusionen mit HAES
(Hydroxyethylstärke) 10 oder 6%. |
| Bei hohem Hämatokrit
Infusionstherapie, kombiniert mit Aderlass (isovolämische Hämodilution). |
| Thromboseprophylaxe
(low dose-Heparinisierung). |
| Krankengymnastik
mit dem Ziel der Verhinderung einer Spastik. |
| Evtl. Operation
bei Aneurysma oder Thrombose der A.carotis. |
|
|
|
|
Übersicht
22 |
|
|
Abb.
29: Typischer Gang des Apoplektikers

|
|
Abb.
29 |
|
|
Übersicht 23: Pflege
bei Apoplexie
| |
Häufige Sekretabsaugung
(evtl. nach Intubation) zur Pneumonieprophylaxe. |
| |
In den ersten Tagen ist
ein Dauerkatheter erforderlich, da Harnverhaltung oder Harninkontinenz
bestehen können. |
| |
Bilanzierung von Ein- und
Ausfuhr. |
| |
Anfänglich ist meist
eine parenterale Ernährung erforderlich. |
| |
Häufiger Lagewechsel
und Hautpflege zur Vermeidung von Dekubitalulcera. |
| |
Richtige Lagerung der gelähmten
Gliedmaßen:
Das Bein wird in Streckstellung
mit leicht gebeugtem Knie und abgestütztem Fuß unter Vermeidung
einer Außenrotation gelagert. Beim Arm muß durch ein Kissen
zwischen Arm und Körper das Anpressen an den Körper vermieden
werden, eine Handrolle hält Finger und Daumen in Oppositionsstellung
und vermeidet eine zu starke Beugung. |
| |
Passive Krankengymnastik
ist vom ersten Tag an erforderlich, später folgen aktive Übungen. |
| |
Bei aphasischen Störungen
wird eine logopädische Therapie! erforderlich (s.u.). |
|
|
|
|
Übersicht
23
 |
|
| Ist die linke Hirnhälfte
betroffen, d.h. liegt eine rechtsseitige Halbseitenlähmung vor, kann
eine schwere Sprachstörung, eine sog. sensorische oder motorische
Aphasie auftreten. Die Wünsche der geistig keineswegs immer beeinträchtigten
Patienten trotzdem zu erkennen, erfordert viel Geduld und Einfühlungsvermögen.
Durch gezielte, sachkundige logopädische Therapie (Sprachtherapie)
kann die Aphasie in vielen Fällen erfolgreich angegangen werden. |
|
| Sensorische
und |
| motorische Aphasie |
|
Für den Umgang mit
Aphasikern gilt:
dem Patienten die
Aphasie erklären und Verstehen signalisieren,
langsam in einfachen
und kurzen Sätzen sprechen,
Sprachübungen
nicht erzwingen und häufig kurze Übungen bevorzugen,
zunächst Substantive,
Verben und Adjektive und erst später Adverbien, Artikel, Präpositionen
und Konjunktionen üben,
Schreibübungen
in Schreibschrift (linke Hand?), Leseübungen in großer Druckschrift,
sehr wichtig: loben,
motivieren und immer wieder zum Sprechen anregen. |
|
Umgang
mit
Aphasikern |
Die anfänglich schlaffe
Lähmung geht innerhalb kurzer Zeit in eine spastische Lähmung,
d.h. eine Lähmung mit erhöhtem Muskeltonus über. Kann der
Patient wieder mobilisiert werden, entwickelt sich der charakteristische
Gang mit kreisförmiger Außenrotation des gelähmten
Beins (s. Abb. 29  ).
Die Lähmung des Beins entwickelt sich meistens besser zurück
als die Armlähmung. Die Prognose ist je nach betroffenem Hirnareal,
Komplikationen und Ausmaß der Rückbildung der neurologischen
Defizite außerordentlich unterschiedlich. Bei einer TIA kommt es
definitionsgemäß zu einem vollständigen Rückgang der
Symptome. Todesursache ist die ausgedehnte Hirnblutung selbst, die primär
oder sekundär durch Einblutung in den erweichten Hirnherd entstanden
sein kann. In anderen Fällen versterben die Patienten an einer schweren
Pneumonie. ).
Die Lähmung des Beins entwickelt sich meistens besser zurück
als die Armlähmung. Die Prognose ist je nach betroffenem Hirnareal,
Komplikationen und Ausmaß der Rückbildung der neurologischen
Defizite außerordentlich unterschiedlich. Bei einer TIA kommt es
definitionsgemäß zu einem vollständigen Rückgang der
Symptome. Todesursache ist die ausgedehnte Hirnblutung selbst, die primär
oder sekundär durch Einblutung in den erweichten Hirnherd entstanden
sein kann. In anderen Fällen versterben die Patienten an einer schweren
Pneumonie. |
|
| Apoplex: |
| Verlauf und |
| Prognose |
|
| nach oben |
 |
| vorige Seite |
 |
| nächste Seite |
 |
|
|
Linus
Geisler: INNERE MEDIZIN. 17. vollständig überarbeitete und erweiterte
Auflage, Stuttgart Berlin Köln
|
| ©
1969/1999 W. Kohlhammer Verlag |
| Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de |
|
|